La Laringe
a cura del Dr. Alberto Rocco
Specialista in Otorinolaringoiatria e Chirurgia Cervico Facciale
Azienda Ospedaliera San Camillo-Forlanini – Roma –
numero unico di prenotazioni: 06/60 50 73 10
da lunedi a venerdi ore 9-20

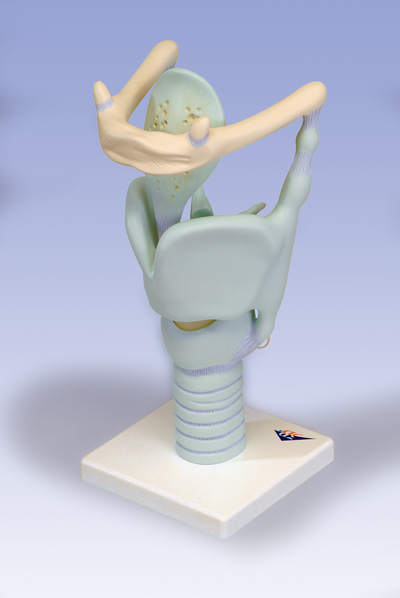
La Laringe è un organo posto nella regione centrale ed anteriore del collo in continuità con la faringe, in alto, e con la trachea, in basso. Essa determina, con la sua prominenza, il cosiddetto “pomo d’Adamo”, presente in entrambi i sessi ma più evidente nell’uomo.
Schematicamente si suddivide in tre porzioni:
-
porzione sopraglottica corrispondente al tratto iniziale (superiore) in diretto rapporto con la faringe; comprende l’epiglottide, una piccola cartilagine che ha la funzione di coprire il tratto respiratorio dalla inalazione di cibo durante l’alimentazione;
-
porzione glottica corrispondente alle corde vocali è la parte da cui ha origine la voce;
-
porzione sottoglottica corrispondente alla parte che si continua con la trachea.
La laringe svolge le seguenti funzioni:
-
funzione protettiva: consiste nell’impedire l’ingresso degli alimenti nella trachea e viene svolta dall’epiglottide che funge da coperchio della laringe nel momento della deglutizione;
-
funzione fonatoria: consiste nella produzione della voce attraverso le vibrazioni delle corde vocali messe in movimento dall’aria in uscita dai polmoni;
-
funzione respiratoria assicura il passaggio dell’aria proveniente dal naso e diretta ai polmoni.
I TUMORI DELLA LARINGE
I tumori maligni della laringe sono i tumori più frequenti del distretto otorinolaringoiatrico.
La guarigione dei pazienti che si ammalano di un tumore della laringe varia in funzione dell’estensione e della sede iniziale della neoplasia e nei casi più favorevoli può arrivare al 95%.
L’età maggiormente colpita è compresa tra 50 e 70 anni.
I fattori di rischio principali per l’insorgenza dei tumori della laringe sono il fumo di tabacco e l’alcool.
I sintomi di esordio di un tumore laringeo variano in funzione della sede di insorgenza.
Per i tumori della regione sopraglottica, che prende parte soprattutto al meccanismo della deglutizione, il sintomo più frequente è la disfagia (fastidio ad inghiottire). Può comparire anche dolore che spesso si irradia verso l’orecchio; talvolta il sintomo di esordio può essere l’aumento di volume di uno o più linfonodi del collo per la ricca presenza di vasi linfatici di questa regione;

per i tumori della regione glottica, che prende parte al meccanismo dell’emissione della voce, il sintomo più frequente è la disfonia (voce rauca) ingravescente, cioè con tendenza a peggiorare nel tempo e resistente alla terapia medica;
per i tumori della regione sottoglottica, che sono molto rari, i sintomi tendono a comparire quando la crescita della neoplasia riduce considerevolmente lo spazio respiratorio, determinando dispnea o quando vengono interessate le corde vocali.
DIAGNOSI
La diagnosi precoce cioè negli stadi iniziali della crescita neoplastica, permette maggiori possibilità di guarigione e anche scelte terapeutiche che rendono possibile, a volte, la conservazione della laringe e quindi delle sue funzioni.
Per formulare una corretta diagnosi risultano di fondamentale importanza alcune indagini strumentali, tra le quali:
-
 laringoscopia indiretta: consiste nella visualizzazione della laringe tramite uno specchietto; è l’esame che si esegue per primo in caso di necessità ed è pratico, rapido ed indolore. Se effettuato da mani esperte permette nella maggior parte dei casi di formulare una corretta diagnosi dell’eventuale patologia laringea e di escludere o confermare la presenza di un tumore della laringe;
laringoscopia indiretta: consiste nella visualizzazione della laringe tramite uno specchietto; è l’esame che si esegue per primo in caso di necessità ed è pratico, rapido ed indolore. Se effettuato da mani esperte permette nella maggior parte dei casi di formulare una corretta diagnosi dell’eventuale patologia laringea e di escludere o confermare la presenza di un tumore della laringe;
Il precorso diagnostico delle neoplasie laringee prevede anche l’esecuzione di indagini quali la risonanza magnetica (RM) o la tomografia computerizzata (TAC) per valutare l’eventuale estensione della malattia nei tessuti profondi che non sono visibili alla laringoscopia in sospensione.
TERAPIA
Il trattamento varia in funzione delle dimensioni e della localizzazione del tumore e prevede l’impiego della Chirurgia, della Radioterapia o della Chemioterapia, sia singolarmente sia in combinazione tra loro.
Chirurgia
Schematicamente l’intervento chirurgico può essere di:
-
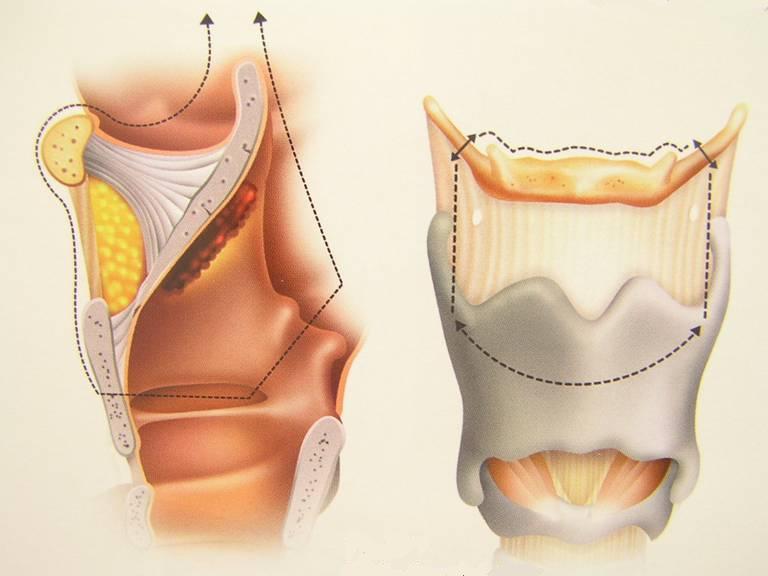 laringectomia parziale: si esegue nelle fasi avanzate del tumore ma vengono conservate alcune porzioni della laringe e conseguentemente vengono risparmiate le sue funzioni fondamentali. La tracheotomia viene richiusa definitivamente dopo un adeguato periodo di rieducazione finalizzato al recupero della respirazione per le vie naturali, della fonazione e della deglutizione;
laringectomia parziale: si esegue nelle fasi avanzate del tumore ma vengono conservate alcune porzioni della laringe e conseguentemente vengono risparmiate le sue funzioni fondamentali. La tracheotomia viene richiusa definitivamente dopo un adeguato periodo di rieducazione finalizzato al recupero della respirazione per le vie naturali, della fonazione e della deglutizione;
-
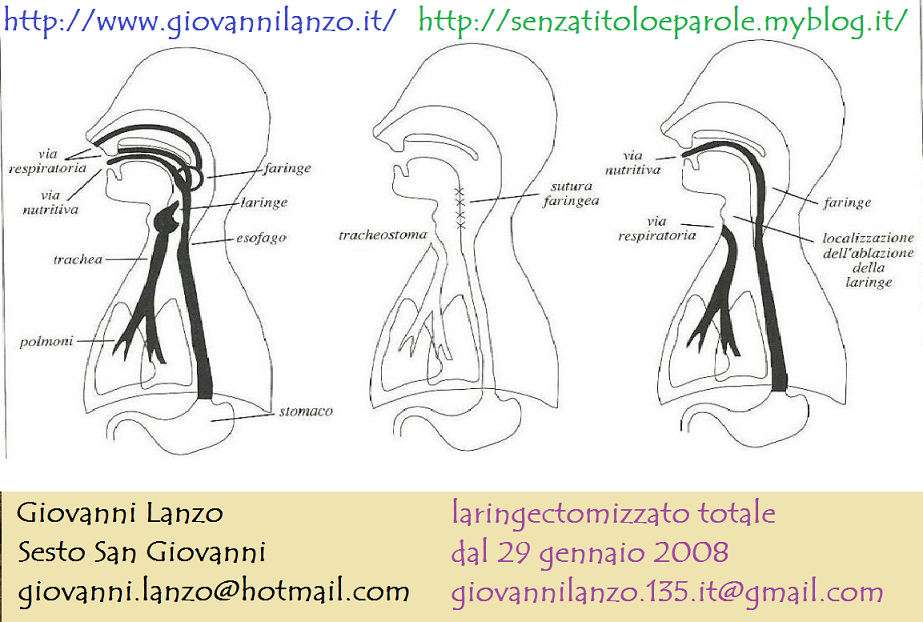
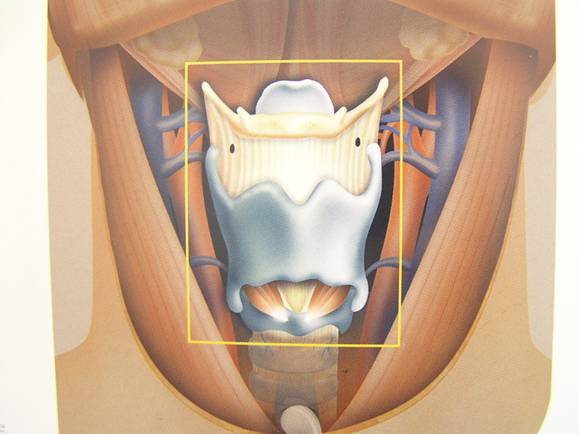 laringectomia totale: si esegue nelle fasi più avanzate del tumore nel caso non fosse possibile conservare l’unità funzionale minima della laringe, non necessariamente per l’estensione del tumore ma anche nei casi in cui vi fosse interessamento di alcuni punti critici della laringe, anche in presenza di una neoplasia non troppo estesa. In questi casi il tracheostoma è definitivo come pure la perdita della voce naturale ma paradossalmente il periodo post-operatorio è molto meno impegnativo per il paziente visto che non è necessario il periodo di rieducazione per la ripresa delle funzioni della laringe.
laringectomia totale: si esegue nelle fasi più avanzate del tumore nel caso non fosse possibile conservare l’unità funzionale minima della laringe, non necessariamente per l’estensione del tumore ma anche nei casi in cui vi fosse interessamento di alcuni punti critici della laringe, anche in presenza di una neoplasia non troppo estesa. In questi casi il tracheostoma è definitivo come pure la perdita della voce naturale ma paradossalmente il periodo post-operatorio è molto meno impegnativo per il paziente visto che non è necessario il periodo di rieducazione per la ripresa delle funzioni della laringe.
Radioterapia
La Radioterapia ha lo scopo di distruggere le cellule tumorali utilizzando radiazioni generate da apparecchiature appositamente progettate. Con le tecniche moderne è possibile concentrare le radiazioni solo nella zona tumorale risparmiando al massimo i tessuti sani. In funzione della estensione della neoplasia il volume irradiato sarà limitato alla laringe o potrà comprendere anche i linfonodi del collo.
Il trattamento standard prevede l’erogazione di 66-70 Gy (Gy=Gray, unità di misura della dose assorbita) frazionati in sedute giornaliere che si effettuano cinque giorni alla settimana in genere sette settimane di seguito, per un totale di 35 sedute.
Quando la Radioterapia segue alla Chirurgia, la dose necessaria sarà più bassa rispetto al trattamento di Radioterapia esclusiva e la durata del trattamento conseguentemente più breve.
Gli effetti collaterali si concentrano sulle mucose comprese nel volume bersaglio e sulla cute sovrastante la zona trattata e consistono in mucosite o dermatite (infiammazione) della zona colpita in misura variabile da persona a persona ma in genere ben tollerati e di durata limitata nel tempo.
Chemioterapia
La Chemioterapia è un trattamento effettuato con farmaci che hanno lo scopo di interferire con i processi di crescita delle cellule tumorali limitandola o determinando la morte della cellula stessa.
Può essere effettuata in associazione alla Radioterapia dopo la Chirurgia (radio chemio concomitante) oppure sempre in associazione alla Radioterapia senza essere preceduta dalla Chirurgia (radio chemio esclusiva). Raramente viene eseguita come prima terapia, allo scopo di ridurre o di sensibilizzare la massa tumorale per i trattamenti successivi (chemio neo-adiuvante o induttiva).
I farmaci più utilizzati sono ancora oggi i derivati del platino (cisplatino e carboplatino) e il 5-fluorouracile. Gli effetti collaterali più comuni sono rappresentati dalla nausea e dall’infiammazione delle mucose, che in genere è possibile attenuare con alcuni trattamenti sintomatici.
E’ in fase avanzata di studio l’utilizzo di alcuni farmaci che interferiscono con la formazione dei vasi sanguigni all’interno della massa tumorale (cetuximab) e in casi selezionati vengono già introdotti nei protocolli di trattamento.
DOPO L’INTERVENTO CHIRURGICO
Nei casi in cui si sia deciso per la Chirurgia, il risveglio dopo l’intervento rappresenta ovviamente la fase più difficile da superare ma in realtà per motivi più psicologici che reali. Le prime ore sono quelle in cui la sensazione di non potersi muovere è maggiore per l’impedimento determinato dalla medicazione e dalla presenza dei vari sondini, drenaggi, ecc.
Nella Laringectomia totale la respirazione avviene attraverso la cannula tracheale ma questo non rappresenta assolutamente un problema per il paziente perché è l’aria ambiente che si introduce automaticamente nella cannula durante la respirazione, esattamente come avviene nel passaggio dell’aria attraverso le narici senza che la persona ne abbia consapevolezza. Quindi la respirazione avviene in maniera diversa ma senza nessuna fatica o controllo da parte del paziente.
La cannula verrà rimossa in genere tra il primo ed il terzo mese dopo l’intervento ma il tracheostoma sarà permanente e rappresenterà la nuova e definitiva via di respirazione per il paziente.
L’alimentazione, nei primi giorni dopo l’intervento, avviene tramite un sottile tubicino trasparente introdotto dentro il naso, il sondino naso-gastrico.
L’alimentazione per le vie naturali riprenderà senza nessun cambiamento dopo circa 10-12 giorni dall’intervento chirurgico.
La fonazione, dopo un periodo variabile di rieducazione con il logopedista, potrà riprendere in maniera diversa imparando ad utilizzare la cosiddetta voce esofagea che in casi frequenti permette al malato di farsi capire perfettamente in tutte le situazioni, anche al telefono, senza l’utilizzo di nessuna apparecchiatura. In effetti la voce così emessa non presenta sonorità e questa nuova capacità di parlare è variabile da persona a persona ed è questo in definitiva il vero cambiamento con il quale è necessario convivere comprendendo e superando senza traumi i limiti da questo imposti.
Nella Laringectomia parziale il decorso clinico delle prime 2-3 settimane è del tutto sovrapponibile a quello della laringectomia totale ma successivamente, con l’aiuto del logopedista, la ripresa graduale della deglutizionepermetterà la rimozione della cannula tracheale, la chiusura del tracheostoma e una ripresa della respirazione e della fonazione per le vie naturali.
Il periodo di rieducazione per la ripresa completa della deglutizione in tutte le situazioni può essere anche molto lungo (1-2-3 mesi…e oltre in casi limite) e varia in funzione del tipo di intervento ed in funzione della collaborazione/capacità del paziente a percepire il cambiamento strutturale della propria laringe.
IL TRACHEOSTOMA E LA GESTIONE DELLA CANNULA

 Il tracheostoma rappresenta la nuova via di passaggio dell’aria durante la respirazione. Non è necessario alcun controllo da parte del paziente che dovrà semplicemente respirare come prima dell’intervento chirurgico.
Il tracheostoma rappresenta la nuova via di passaggio dell’aria durante la respirazione. Non è necessario alcun controllo da parte del paziente che dovrà semplicemente respirare come prima dell’intervento chirurgico.
In caso di Laringectomia Totale esso rappresenta la via definitiva di respirazione mentre nel caso di Laringectomia Parziale il trachestoma è temporaneo e verrà richiuso quando si sarà riguadagnata la piena autonomia alimentare.
Il tracheostoma deve essere sempre mantenuto protetto utilizzando dei bavaglini di garza o cotone. Nel periodo invernale a questo scopo è possibile indossare maglie a collo alto mentre nel periodo estivo si possono utilizzare semplici foulard. In tutti i casi è preferibile posizionare un piccolo cerotto-filtro davanti al tracheostoma per prevenire l’infiltrazione di polvere e microparticelle nella trachea e nei polmoni.
E’ sempre bene evitare:
– gli ambienti polverosi e fumosi;
– l’esposizione a corrente d’aria diretta;
– le temperatura estreme troppo caldo o troppo freddo.
E’ inoltre necessario:
– tenere pulito il tracheostoma detergendolo con una spugnetta umida;
– durante la doccia o il bagno riparare il tracheostoma con apposite garze e non immergersi oltre l’altezza del torace per evitare l’inalazione di acqua;
– cercare di umidificare adeguatamente l’aria di casa soprattutto nel periodo invernale quando il riscaldamento è acceso.
La cannula tracheale ha lo scopo di mantenere aperto il tracheostoma durante la fase di cicatrizzazione dei tessuti per impedirne la chiusura. In entrambi i casi, di Laringectomia Totale o Parziale, verrà rimosso dopo un periodo variabile, da 1 a 3 mesi ma a volte anche molto di più, in accordo con le direttive dello Specialista Otorinolaringoiatra. Nel primo caso perché i tessuti ormai stabilizzati non avranno più la tendenza a richiudersi, nel secondo caso perché una volta terminato il periodo di rieducazione, il tracheostoma non avrà più ragione di esistere.

 La cannula è costituita da tre parti fondamentali:
La cannula è costituita da tre parti fondamentali:
– la cannula vera e propria, costituita da un tubo di plastica rigida e ricurva che viene introdotto direttamente nel tracheostoma;
– la controcannula, che consiste in un tubo di forma identica alla cannula ma leggermente più stretto che viene inserito all’interno della cannula. La sua estrazione, pulizia e reinserimento sono manovre facili che il paziente può tranquillamente autogestire;
– il mandrino che viene utilizzato esclusivamente per facilitare l’introduzione della cannula nel tracheostoma. Quest’ultima manovra nel primo periodo viene eseguita direttamente dal medico, successivamente sarà possibile l’autogestione completa da parte del paziente in funzione del suo grado di collaborazione.
La cannula può essere cuffiata o non cuffiata per la presenza o meno di un palloncino che ha lo scopo di proteggere le vie aeree dall’inalazione di cibo durante la rieducazione alimentare nelle laringectomie parziali.
La cannula deve essere tenuta con cura e soprattutto pulita. In alcuni casi a seguito di particolari movimenti o colpi di tosse, si potrebbe notare qualche piccola striatura di sangue nel muco espulso, questo è un fenomeno che non deve preoccupare perché è dovuto alla rottura di piccoli capillari.
Per pulire la controcannula, sbloccare innanzitutto l’anello che la tiene bloccata alla cannula e quindi estrarla con delicatezza; porla sotto un getto d’acqua e rimuovere ogni residuo interno aiutandosi con l’apposito spazzolino; asciugarla con cura al suo interno con l’aiuto di garze e reintrodurla nella cannula.
Per pulire la cannula valgono le stesse indicazioni con l’unica differenza di tecnica di estrazione e reintroduzione in trachea mediante l’utilizzo del mandrino, che vi verrà spiegata dal medico specialista.
LA COMUNICAZIONE
In caso di Laringectomia Totale trascorso un primo periodo in cui è necessario portare la cannula si può iniziare la fase di riabilitazione vocale. Questa è effettuata sotto la guida dei logopedisti che insegnano ai laringectomizzati come riprendere a comunicare utilizzando diverse tecniche in funzione delle caratteristiche fisiologiche individuali. I risultati sono ottimi e la gran parte dei pazienti riacquista in poche sedute la capacità di comunicare con una voce priva di sonorità ma perfettamente udibile dagli interlocutori, persino al telefono.
Negli altri casi in cui non sia possibile imparare la voce esofagea esistono alternative alla comunicazione mediante protesi fonatorie interne ed esterne (laringofono), che il chirurgo consiglierà di volta in volta al paziente in funzione delle diverse situazioni cliniche e socio-familiari.
CONCLUSIONI
Il tumore della laringe soprattutto se diagnosticato nelle fasi iniziali, ha una buona percentuale di guarigione anche per la scarsa tendenza a dare metastasi a distanza.
E’ necessario che il paziente e i familiari comprendano e accettino tutte le diverse fasi del percorso diagnostico-terapeutico proposto dal chirurgo per facilitare la realizzazione della miglior soluzione terapeutica possibile per il paziente.
Allo stesso modo, nel periodo post-operatorio, è estremamente importante che il paziente si sottoponga ai regolari controlli (follow-up) che il chirurgo prescriverà al paziente, corredati da tutti gli esami clinico-strumentali, previsti nei vari periodi.
Il periodo dei controlli dura di norma 5 anni che rappresentano il periodo di rischio per il paziente, trascorso il quale la possibilità di riammalarsi di un secondo tumore diminuisce in maniera significativa.
E’ importante comunque che il paziente sia il primo medico di se stesso sorvegliando attivamente il proprio stato di salute ed è naturalmente necessario smettere di fumare.
http://www.orecchio-naso-gola.it/laringe.htm






 laringoscopia indiretta: consiste nella visualizzazione della laringe tramite uno specchietto; è l’esame che si ese
laringoscopia indiretta: consiste nella visualizzazione della laringe tramite uno specchietto; è l’esame che si ese laringoscopia con fibre ottiche: consiste nella visualizzazione della laringe attraverso una piccola telecamera situata all’interno di un fibroscopio, uno strumento sottile e flessibile che viene introdotto attraverso il naso per arrivare in stretta prossimità della laringe stessa;
laringoscopia con fibre ottiche: consiste nella visualizzazione della laringe attraverso una piccola telecamera situata all’interno di un fibroscopio, uno strumento sottile e flessibile che viene introdotto attraverso il naso per arrivare in stretta prossimità della laringe stessa; laringoscopia in sospensione: è l’esame più valido per la diagnosi definitiva; permette di effettuare la biopsia della lesione sospetta (prelievo di tessuto per l’analisi microscopica) e a volte consente di eseguire interventi chirurgici risolutivi in presenza di lesioni iniziali che interessano una piccola porzione delle corde vocali o di altri
laringoscopia in sospensione: è l’esame più valido per la diagnosi definitiva; permette di effettuare la biopsia della lesione sospetta (prelievo di tessuto per l’analisi microscopica) e a volte consente di eseguire interventi chirurgici risolutivi in presenza di lesioni iniziali che interessano una piccola porzione delle corde vocali o di altri

 laringectomia totale: si esegue nelle fasi più avanzate del tumore nel caso non fosse possibile conservare l’unità funzionale minima della laringe, non necessariamente per l’estensione del tumore ma anche nei casi in cui vi fosse interessamento di alcuni punti critici della laringe, anche in presenza di una neoplasia non troppo estesa. In questi casi il tracheostoma è definitivo come pure la perdita della voce naturale ma paradossalmente il periodo post-operatorio è molto meno impegnativo per il paziente visto che non è necessario il periodo di rieducazione per la ripresa delle funzioni della laringe.
laringectomia totale: si esegue nelle fasi più avanzate del tumore nel caso non fosse possibile conservare l’unità funzionale minima della laringe, non necessariamente per l’estensione del tumore ma anche nei casi in cui vi fosse interessamento di alcuni punti critici della laringe, anche in presenza di una neoplasia non troppo estesa. In questi casi il tracheostoma è definitivo come pure la perdita della voce naturale ma paradossalmente il periodo post-operatorio è molto meno impegnativo per il paziente visto che non è necessario il periodo di rieducazione per la ripresa delle funzioni della laringe.

 Il tracheostoma rappresenta la nuova via di passaggio dell’aria durante la respirazione. Non è necessario alcun controllo da parte del paziente che dovrà semplicemente respirare come prima dell’intervento chirurgico.
Il tracheostoma rappresenta la nuova via di passaggio dell’aria durante la respirazione. Non è necessario alcun controllo da parte del paziente che dovrà semplicemente respirare come prima dell’intervento chirurgico.