Archivio della categoria: Il sistema respiratorio
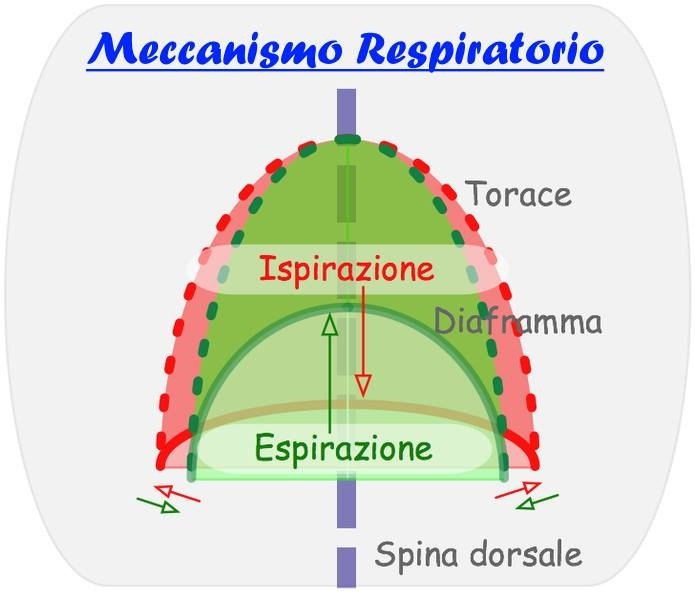
Meccanismo respiratorio
Tumore al polmone: lo scopriremo due anni prima
Medicina
Salute, tumore al polmone: con un esame del sangue lo scopriremo due anni prima
Lo studio, appena presentato a San Diego, si trasformerà in un test che sarà disponibile negli Usa entro la fine di quest’anno

San Diego (Usa) 14 gennaio 2014Sarà possibile individuare e diagnosticare con due anni di anticipo rispetto alla tempistica di oggi il tumore al polmone. Per farlo sarà sufficiente un semplice prelievo del sangue. Lo dimostra uno studio condotto all’Istituto nazionale tumori (Int) di Milano, pubblicato sul “Journal of Clinical Oncology” e appena presentato a San Diego. Il test dovrebbe essere disponibile, almeno negli Stati Uniti, entro il 2014.
Un prelievo di sangue “è in grado di individuare il tumore del polmone fino a due anni prima della diagnosi ottenuta con la TAC spirale, indagine radiologica ad oggi suggerita per la sua diagnosi precoce”. A dirlo sono gli esperti dell’Istituto nazionale tumori di Milano, che hanno condotto uno studio appena pubblicato sul Journal of Clinical Oncology.
Il test, continuano gli esperti, “ha dimostrato un’alta sensibilità e la capacità di individuare il tumore al polmone fino a due anni prima” rispetto all’esame standard. I risultati sono stati da poco presentati a San Diego, alla conferenza dell’Associazione Americana per la Ricerca sul Cancro (AACR) e dell’Associazione Internazionale per lo Studio del Tumore al Polmone (IALSC). Ora Gensignia Ltd, società londinese privata per lo sviluppo di test diagnostici molecolari, vuole lanciare il test negli Stati Uniti entro il 2014.
Lo studio ha analizzato 939 forti fumatori, misurando un parametro chiamato “microRNA circolanti nel sangue”. I forti fumatori non presentavano la malattia (870 individui) oppure avevano già un tumore al polmone (69 individui). “Il test ha dimostrato una sensibilità dell’87% nell’identificare il tumore al polmone. Inoltre, l’alta specificità del test ha ridotto dell’80% il numero dei falsi positivi individuati dalla TAC spirale che aveva identificato noduli sospetti in forti fumatori non malati di cancro polmonare”.
Questa riduzione, commenta Ugo Pastorino, direttore dell’Unità Operativa di Chirurgica Toracica, è rilevante da un punto di vista clinico per diminuire il numero dei pazienti risultati positivi all’indagine radiologica ma non malati di cancro polmonare. Questo porterebbe alla riduzione dei conseguenti costi e rischi associati con le ripetute indagini radiologiche o con l’uso di altre metodologie diagnostiche invasive per il paziente”.
“Abbiamo messo a punto – conclude Gabriella Sozzi, direttore dell’Unità di Genetica Tumorale dell’Istituto – un test diagnostico molecolare a bassa invasività per il paziente che valuta i livelli di 24 microRNA circolanti nel sangue dei fumatori e che indica la presenza del cancro polmonare. Complessivamente, i risultati del nostro studio supportano l’uso del test molecolare come strumento per migliorare l’identificazione precoce del tumore al polmone”.
Polveri killer, ecco cosa respiriamo in Italia

Una veduta di Milano, sotto a una cappa di smog. Foto: Massimo Siragusa/Contrasto
Polveri killer, ecco cosa respiriamo in Italia
4 SETTEMBRE 2013
L’inquinamento dell’aria non è una novità nelle grandi città e ormai non ci si fa nemmeno più molta attenzione, se non quando si è costretti a lasciare a casa la macchina o ingegnarsi con il car pooling per le famose “domeniche senza traffico”. Anche se il colpo d’occhio, almeno dove lo sguardo, grazie a colli o montagne, può abbracciare dall’alto l’intera area urbana – come nel caso di Roma, Torino, Firenze – è spesso sconfortante. Un paesaggio dominato dal grigio, una cortina uniforme che, tranne in rare giornate di vento, si stende sopra a tutto, tanto più evidente sotto l’azzurro del cielo se la giornata è bella. Non è detto, però, che la situazione fosse migliore nei decenni passati, quando le industrie marciavano a pieno ritmo, il gasolio scaldava i condomini e le emissioni erano ancora quasi prive di vincoli.
Secondo i dati raccolti da ISTAT la percezione della qualità dell’aria da parte degli italiani è migliorata decisamente, al 2012, rispetto ad altri fattori di disagio.
Ma cosa intendiamo esattamente, quando parliamo di inquinamento? Gli inquinanti atmosferici dai quali è influenzata la qualità dell’aria che respiriamo sono molti e di varia natura: dai composti dell’azoto e dello zolfo al monossido di carbonio, ai purtroppo famosi CFC (clorofluorocarburi) fino alle polveri sottili. Con questo termine non si intende certo i gatti di polvere che vagano sotto il divano ma un insieme di particelle solide e liquide che si trovano nell’atmosfera e che possono variare per dimensione (PM 10 sono polveri con un diametro fino a 10 micrometri, PM 2.5 sono invece le particelle con un diametro appunto fino a 2.5 micrometri) e provenienza (traffico, centrali termoelettriche, macchinari agricoli, processi industriali come anche polline, emissioni vulcaniche e sali). Avendo una dimensione così ridotta, le particelle più piccole possono rimanere sospese in aria per un intero mese: è chiaro dunque che quella che respiriamo ogni giorno non è solo aria.
Che effetti ha sulla nostra salute questo insieme di particelle? Un recente studio del MIT (il Massachusetts Institute for Technology) si è chiesto quanto le polveri sottili incidano sulla mortalità negli Stati Uniti, ed è arrivato a quantificare il numero di morti premature dovuto agli effetti delle polveri più sottili, le PM 2.5, in 200.000 all’anno. Il numero può non sembrare molto alto se rapportato alla popolazione complessiva degli Usa, che è attualmente di 316 milioni di persone, ma se si tiene conto che 53.000 di queste sono state messe in diretta relazione all’inquinamento provocato dal traffico degli autoveicoli l’importanza di un’analisi del genere è chiara: si tratta di decessi che sono prevenibili.
Le polveri sottili non sono la diretta causa delle 200.000 morti stimate dai ricercatori del MIT: infatti le PM non lasciano traccia dei loro danni nell’organismo. Tuttavia aumentano i rischi di infiammazioni, asma e malattie cardiorespiratorie; le PM 10, essendo di dimensioni più elevate,riescono a passare e depositarsi nel tratto superiore dell’apparato respiratorio (dal naso alla laringe) ma non oltre. Le PM 2.5 invece (che costituiscono circa il 60% delle PM 10) , avendo un diametro inferiore ai filtri naturali presenti nel nostro corpo riescono ad arrivare fino ai polmoni e avere quindi effetti più gravi, fino a indurre patologie anche mortali.
Come è sottolineato anche nella pubblicazione dagli stessi ricercatori del Mit lo studio è stato fatto per rendere consapevoli i politici e le persone che devono prendere decisioni in merito alla situazione e renderli in grado di intraprendere azioni adeguate. È dunque importante monitorare i livelli delle polveri sottili e cercare di regolamentare quelle fonti che dipendono dall’uomo, come ad esempio il traffico stradale.
In Italia è il decreto legislativo 155 del 13 agosto 2010 che regola le PM 10 e che ne ha fissato la concentrazione limite a 50 microgrammi per metro cubo di aria analizzata; sono ammessi superamenti di tale limite ma in quantità non superiore ai 35 per ogni anno solare. La normativa non regola le PM 2.5, le polveri più sottili e più pericolose, ma l’obiettivo per il 2015 è quello di fissare il limite della loro concentrazione a 25 microgrammi per metro cubo di aria.
Per quanto riguarda i livelli di PM 10 la situazione in Italia negli ultimi anni è migliorata, ma i superamenti giornalieri della concentrazione limite di polveri sottili nell’aria sono ancora troppi.Il Veneto è una delle Regioni in cui i superamenti del limite delle PM 10 sono stati all’ordine del giorno.
Padova ad esempio è passata dai 143 superamenti del limite nel 2002 agli 84 del 2010, migliorando sensibilmente; finora, tuttavia, l’unica provincia veneta con un valore di superamenti entro i 35 (il limite annuale) è Belluno. Il limite di 50 microgrammi al metro cubo per le PM 10 è ancora superato spesso ma fortunatamente la media annuale di concentrazione di queste polveri è promettente e sotto i livelli limite negli ultimi anni. I dati in ogni caso non mancano: le informazioni sulla concentrazione delle polveri, sul loro andamento giornaliero e stagionale e sulle variazioni, in più o in meno, sono pubbliche e costantemente aggiornate. Per la nostra regione il riferimento è il sito dell’ARPAV (l’Agenzia regionale per la protezione e la prevenzione ambientale), attraverso il quale è sempre possibile controllare l’andamento giornaliero della concentrazione di PM 10 e PM 2.5 per tutte le stazioni del territorio veneto.
Chiara Forin
Come insegnare l’anatomia della voce per i bambini
I bambini non possono prendere il tempo per capire come sono fisicamente in grado di parlare, cantare, ridere o urlare. Una lezione sulla anatomia della voce è necessaria per i bambini a conoscere le varie parti del corpo che sono responsabili della produzione di suoni e di come diversi muscoli lavorano insieme per rendere la voce di una persona. Insegnare ai bambini cose circa l’anatomia della voce è una lezione preziosa che può anche aiutare i bambini a imparare il modo corretto di parlare per mantenere le loro voci o sottolineare le corde vocali.
Mostra i suoi figli una immagine con lo schema della voce umana. Lo schema dovrebbe includere immagini della bocca, laringe, corde vocali, trachea, polmoni e il diaframma, che contribuiscono ad esprimere. Indica ogni parte dell’anatomia nel diagramma (es. polmoni) e chiedere ai bambini di indicare quella parte nei loro corpi. Questo è un esercizio per i bambini per imparare a identificare le parti del loro corpo che compongono l’anatomia della voce.
Parlare con i bambini su come la bocca, laringe, corde vocali, trachea, polmoni e diaframma lavorano insieme come gruppo per la produzione di voce. Per esempio, il diaframma sostiene il flusso d’aria prodotto dai polmoni, che viaggia lungo la trachea alla gola, dove la laringe e corde vocali, vicino pomo d’Adamo. Le corde vocali vibrano nell’aria e producono voce.
Prova un’attività che lasciare che i bambini usano la loro voce per capire il flusso di anatomia della voce. Dillo ai bambini di respirare a pieni polmoni, che tenere l’aria per 3 secondi e soffiare dalle loro bocche più lentamente possibile. Spiega che l’aria è controllato dai vostri polmoni e muscoli sulle spalle, addome e diaframmi. Nel prossimo respiro profondo, lasciate che i bambini fanno un suono come “Ah” o “Oh”, come si rilascia l’aria.
Chiedete ai bambini se hanno mai perso la loro voce per urlare troppo o aver cantato troppo alto. Parlare di come le corde vocali e della laringe possono essere danneggiati da un sacco di tensione nei muscoli della gola.
Fornire i diagrammi fogli di lavoro di anatomia della voce per i bambini per i bambini di colore. Lasciare le parti dell’anatomia, senza i nomi e fare una attività in cui i bambini devono disegnare una linea in ogni parte del corpo e scrivere il loro nome, come le corde vocali o dei polmoni.
Parliamo di… Igiene vocale: le 10 regole per una bella voce

Può capitare anche con la bella stagione di avere un abbassamento di voce o di restare afoni per un semplice colpo d’aria (aria condizionata, passeggiata in riva al mare o in alta montagna), rovinandosi così la vacanza…
In questi casi la prevenzione è tutto: meglio avere sempre con sè un foulard o una sciarpa leggera (pashmina, bandana) o almeno una maglia accollata, in modo da proteggersi direttamente dalla causa scatenante. Ma esistono tanti altri accorgimenti per evitare di restare senza voce… vediamo insieme quali sono le buone norme d’igiene vocale.
- Evitare gli abusi vocali. Ovvero evitate gli eccessi vocali: cantare a squarciagola, urlare da una stanza all’altra, gridare per farsi sentire in ambienti rumorosi, parlare durante l’attività fisica, imitare suoni o voci innaturali.
- Smettere di fumare. Il fumo irrita le mucose delle corde vocali, originando così processi infiammatori che sono alla base degli episodi di abbassamento della voce.
- Non ‘raschiare’ la gola. Se proprio non si resiste, deglutite con forza la saliva.
- Evitare il più possibile gli sbalzi termici. Questo anche per quanto riguarda il consumo di alimenti e bevande troppo calde o troppo fredde.
- Prevenire il reflusso faringo-laringeo. No a cibi fritti, speziati o particolarmente acidi (come gli agrumi).
Questa era la lista dei NO, ora proviamo a vedere quali sono i SÌ, ovvero ciò che possiamo fare attivamente per migliorare la nostra voce.
- Prevedere dei momenti di riposo vocale. Anche chi usa la voce in modo professionale, se si ‘sgola’ dalla mattina alla sera, andrà incontro a cali di voce… La buona regola è alternare momenti di riposo vocale a prestazioni più impegnative.
- Bere almeno un litro e mezzo di acqua al giorno. Preferibilmente fuori dai pasti, bere un po’ d’acqua aiuta ad reidratare la mucosa che ricopre faringe e laringe, scongiurando così l’insorgenza di processi infiammatori a carico delle corde vocali.
- Umidificare l’ambiente in cui si vive. Aprite spesso le finestre e spruzzate dell’acqua con un vaporizzatore: no all’uso prolungato del condizionatore perché secca l’ambiente e favorisce gli sbalzi termici.
- Consumare caramelle emollienti. Le caramelle adatte per ritrovare la voce non sono quelle balsamiche come spesso si crede: queste, per la presenza di menta o eucalipto rinfrescano, dando una sensazione di sollievo che presto si tramuta in secchezza della mucosa faringea. Le caramelle emollienti (miele, camomilla, propoli) invece, oltre all’effetto lenitivo dell’irritazione in atto, reidratano la mucosa rendendola più elastica e più resistente agli attacchi esterni.
- Bere infusi di sostanze emollienti. Consumate infusi a base di erisimo (altrimenti detto “erba del cantore”), camomilla, timo che puliscono la voce: fatevi consigliare dal vostro erborista/farmacista di fiducia.
E infine: se il danno è già fatto?
Ovviamente valgono tutti i consigli dati finora, con particolare attenzione al riposo vocale: in caso di episodi acuti (laringiti) non vi è regola migliore del silenzio! Evitate possibili sforzi vocali che aggraverebbero lo stato infiammatorio portandovi ad una più severa e prolungata afonia.
E se gli episodi annuali di abbassamento di voce o afonia cominciano a susseguirsi senza sosta è l’ora di una visita specialistica: dal foniatra (o otorinolaringoiatra) in primis e successivamente dal logopedista, per verificare che non vi siano danni a carico delle corde vocali (noduli, cisti, granulomi, polipi cordali).
http://www.logopediamo.it/blog/parliamo-di-igiene-vocale.html
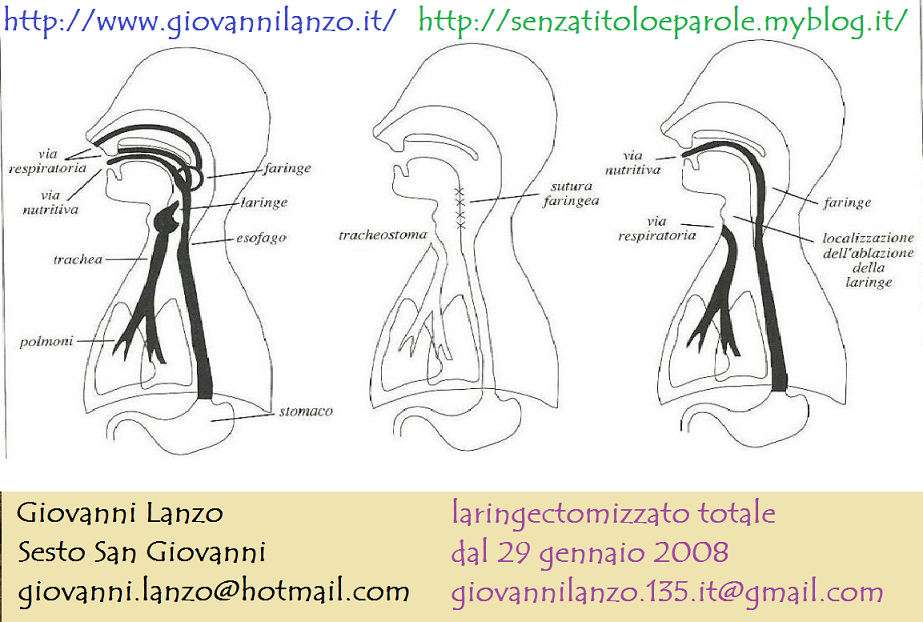
Tracheostomie e tracheostomizzati – I parte -Cenni di anatomia
CENNI DI ANATOMIA
Laringe
Organo della fonazione, situato all’estremità superiore della trachea e davanti alla faringe. E’ una complessa cavità vestibolare che si apre nella trachea provenendo dalla faringe.
La laringe consta di nove pezzi cartilaginei. Le principali strutture cartilaginee sono le seguenti:
· cartilagine tiroidea volgarmente detta “pomo di adamo”
· l’epiglottide
· la cricoide, che è la più bassa delle nove cartilagini
· Le aritenoidi
L’epiglottide durante la deglutizione copre come un coperchio l’apertura superiore della laringe favorendo in questo modo il passaggio di cibi e liquidi nell’ipofaringe-esofago; le aritenoidi portano a chiusura il piano glottico (formato dalle corde vocale vere), impedendo ad ogni atto di deglutizione il passaggio in trachea degli alimenti che causerebbero altrimenti tosse, spasmo e soffocamento.
La membrana mucosa che riveste internamente la laringe, forma, circa a metà altezza, due sporgenze orizzontali antero-posteriori conosciute col nome di corde vocali false.
Le corde vocali vere invece, sono due sporgenze maggiori per dimensione delle corde vocali false, ma disposte al di sotto di esse e collegate al movimento delle aritenoidi.
La disposizione e la diversa tensione delle corde vocali vere genera i diversi suoni della voce.
Trachea
E costituita da anelli cartilaginei incompleti, a forma di C aperti posteriormente.
E’ lunga circa 15 cm e si estende dalla laringe ai bronchi.
Funge da passaggio dell’aria dall’esterno verso i polmoni, la sua ostruzione anche per poco tempo, causa asfissia e morte.

Tracheostomia
Per tracheostomia si intende il posizionamento di una via aerea definitiva (cannula trachestomica) tramite uno stoma creato per via percutanea o chirurgicamente, è un abboccamento della cute ai margini di apertura della trachea e viene eseguita per situazioni di lunga permanenza. Si tratta di un procedimento elettivo eseguito in anestesia locale o generale.
Si differenzia dalla tracheotomia che consiste in una apertura chirurgica della trachea che ha lo scopo di creare una nuova via aerea bypassando la glottide, per poter introdurre dall’esterno una cannula ( E’ una semplice breccia tra cute e trachea) e può essere eseguita d’urgenza o programmata, temporanea, permanente o profilattica.
Le indicazioni principali a questi tipi di intervento sono:
· tutti i casi di emergenza che comportano una grave insufficienza respiratoria (importanti lesioni cranio-cerebrali, del massiccio facciale e della laringe)., corpi estranei, paralisi delle corde vocali
· interventi di chirurgia parziale e ricostruttiva della laringe, grosse demolizioni del cavo orale e dell’oro-ipofaringe.
· alcuni casi di flogosi acuta della laringe con edema importante che non risponde alla terapia medica.
La tracheostomia si propone i seguenti scopi:
Realizzare una comunicazione diretta tra aria ambiente e vie aeree inferiori ,superando eventuali ostacoli.
Ridurre lo spazio morto anatomico e migliorare la ventilazione alveolare.
Consentire una accurata pervietà delle vie aeree permettendo una valida pulizia tracheo-bronchiale
Stabilire una netta e completa separazione tra vie aeree e digestive
Rendere possibile un corretto e sicuro collegamento del paziente ad un ventilatore automatico
Diminuire le resistenze al flusso di gas del ventilatore stesso
Permettere nei pazienti coscienti la ripresa di una normale alimentazione per via orale.
La tracheostomia e’ quindi preferibile in quei pazienti che richiedono una ventilazione meccanica prolungata.
http://infermierincontatto.beepworld.it/tracheostomia.htm
31 maggio Giornata mondiale contro il tabacco: ne abbiamo pieni i polmoni ..
No Amianto
Che cosa succede a chi smette di fumare?
Spesso a disincentivare i fumatori a smettere è la paura di ingrassare o di non riuscire a gestire lo stress senza l’aiuto della sigaretta. In effetti, è esperienza comune che chi smette tende ad accumulare qualche chilo. Il fenomeno può però essere facilmente evitato se si presta attenzione a non sostituire la sigaretta con snack ipercalorici, ma piuttosto si contrasta il desiderio di fumare con un po’ di attività fisica. In ogni caso, dal punto di vista della salute, le conseguenze negative di un piccolo aumento di peso non sono nemmeno paragonabili con quelle positive prodotte dalla rinuncia al fumo.
I vantaggi per il cuore e i polmoni sono i più immediati, ma dopo cinque anni anche il rischio di sviluppare un tumore della cavità orale, della gola, dell’esofago e della vescica si dimezzano e le probabilità di avere un tumore al collo dell’utero ritornano pari a quelle di chi non ha mai fumato. Dopo dieci anni diminuisce anche il rischio di avere un cancro al pancreas e alla laringe, e la mortalità per cancro al polmone si dimezza rispetto a quella di chi continua a fumare.
Meglio ancora non aspettare troppo a prendere questa sana decisione: chi smette prima dei 35 anni, secondo l’American Cancer Society, annulla al 90 per cento le conseguenze negative del fumo ed entro i 50 anni si può ancora dimezzare la mortalità nei 15 anni successivi rispetto a chi insiste. Anche chi smette a 60 anni od oltre, comunque, vive più a lungo più di chi continua.
Infine, dalla decisione di smettere derivano molti altri vantaggi forse meno importanti, ma più immediati: le attività quotidiane possono essere svolte con meno affanno, si tornano a gustare l’aroma e il gusto dei cibi, le dita e i denti smettono di ingiallirsi, si risparmia denaro che si potrà utilizzare in altro modo. Chi fuma in media un pacchetto al giorno spende infatti circa 120 euro al mese, che in un anno diventano più di 1.400 euro: una cifra con cui ci si può fare davvero un gran bel regalo.
http://www.airc.it/