INTRODUZIONE
Nei nostri ospedali, ci si trova sempre più spesso a dover affrontare pazienti portatori o portatrici di cannule endotracheali. L’incidenza delle patologie neoplastiche a carico della laringe, nella popolazione, varia infatti da 3 a 6 ogni centomila abitanti (il 2,5% dei tumori diagnosticati nel mondo); con maggiore frequenza nelle zone industriali del Nord [1]. Il personale infermieristico, al di fuori dei reparti di ORL, si trova così a dover gestire una tipologia di paziente con cui normalmente non viene a contatto, con tutti i relativi problemi e difficoltà. Abbiamo voluto redigere questa relazione nell’intento di rendere meno astiosa l’assistenza ai pazienti cannulati; sia all’interno dei reparti di degenza che a livello domiciliare.
DEFINIZIONI
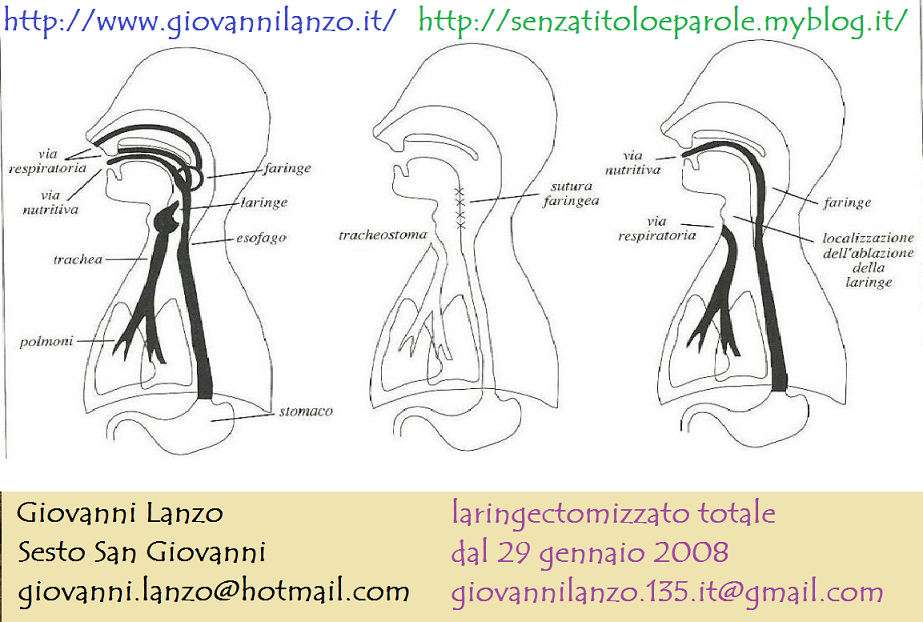
Si definisce tracheotomia l’apertura temporanea della parete tracheale e della cute, con conseguente comunicazione tra la trachea cervicale e l’ambiente esterno, che consenta un passaggio di aria atto a garantire una efficace respirazione.La tracheostomia è, invece, la creazione di un’apertura permanente della trachea, mediante abboccamento della breccia tracheale alla cute cervicale, con conseguente contatto diretto con l’ambiente esterno. La tracheotomia non può essere considerata un semplice atto chirurgico e nemmeno soltanto la creazione di una via di passaggio più breve per garantire un buon afflusso di aria. Eseguire una tracheotomia significa molto di più.Con essa si modifica l’anatomia cervicale e si altera la fisiologia respiratoria (con la perdita della funzione di condizionamento dell’aria :temperatura, umidità e presenza di particolato).
ANATOMIA DELLA TRACHEA
La trachea è un condotto fibrocatrilagineo obliquo medialmente, in basso ed indietro, costituito da 15 – 20 anelli cartilaginei. Essa inizia al bordo inferiore della cartilagine cricoide e termina nel torace dividendosi nei due bronchi principali.La trachea è un organo molto mobile sia sul piano orizzontale che sul piano verticale. È elastica ed estensibile e segue i movimenti meccanici degli organi confinanti durante la deglutizione e la fonazione.La fissità della trachea è garantita dalla sua continuità:
-
in alto con la laringe,
-
in basso con i bronchi principali e i peduncoli polmonari,
-
posteriormente con il piano esofageo e vertebrale.
Gli anelli cartilaginei determinano la forma ed il calibro del lume tracheale che varia con l’età ed il sesso; da questo deriva la necessità di avere delle cannule tracheostomiche di diverse dimensioni.Il diametro tracheale è uniforme in altezza nei due segmenti cervicale e toracico; nell’adulto è di 16 – 18 mm. La lunghezza e il diametro della trachea, aumentano durante l’inspirazione e si riducono durante l’espirazione.
FISIOLOGIA DELLA TRACHEA
Alla trachea possono essere essenzialmente attribuite due funzioni:
-
funzione aerea,
-
funzione di difesa attiva verso le particelle inalate attraverso due meccanismi:
Funzione aerea
La trachea non è un condotto inerte; per la sua struttura fibroelastica e la sua localizzazione cervicotoracica, è l’unica via di passaggio dell’aria verso gli alveoli polmonari.La trachea, con le vie respiratorie superiori, costituisce lo “spazio morto anatomico”, che ha un volume di circa 150 ml. Questo aumenta con l’aumentare dell’ampiezza respiratoria, poiché le vie aeree intratoraciche risultano più espanse a fine espirazione.La trachea non può comunque essere assimilata a un tubo rigido: la composizione della sua parete la rende distendibile e comprimibile. Con i bronchi e la gabbia toracica essa compone il sistema respiratorio “passivo” che subisce però l’influenza delle variazioni di pressione prodotte dal sistema respiratorio “attivo” (muscoli respiratori) durante il ciclo respiratorio.
Funzione di difesa
Durante la normale ventilazione, materiale nocivo può depositarsi sulla superficie mucosa delle vie aeree o penetrare in profondità nel tratto respiratorio inferiore. Le particelle inalate o aspirate incontrano un sistema di difesa creato per prevenire eventuali danni o infezioni. La trachea partecipa attivamente a tale sistema di difesa attraverso due meccanismi: quello meccanico e quello immunologico.La difesa meccanica comprende le barriere anatomiche, la clearance mucociliare e il riflesso della tosse.La difesa immunologica, a livello tracheo – bronchiale, si fonda su due livelli di organizzazione del sistema linfatico: il sistema linfonodale paratracheale e il tessuto linfoide della mucosa di rivestimento (BALT).
TECNICHE CHIRURGICHE
Tracheotomia
La modalità di esecuzione della tracheotomia ha subito notevoli modifiche in funzione alle problematiche gestionali ed in funzione all’estensione delle indicazioni.Esistono molte varianti di esecuzione della tracheotomia. L’incisione cutanea può essere verticale o trasversale; in caso di incisione trasversale, la sua sede varierà in funzione del livello dell’apertura tracheale. Nel collo, l’incisione cutanea preferibile, quando possibile, è quella trasversale.L’incisione cutanea deve avvenire in un’area triangolare che ha per apice il manubrio sternale, per base superiore il margine inferiore della cricoide e per lati i margini mediali dei muscoli strernocleidomastoidei.La sede di apertura tracheale è dettata in primo luogo dal tempo di esecuzione:
-
in condizioni di emergenza -> spazio cricotracheale/spazio cricotiroideo
-
in condizioni di urgenza relativa -> incisione cutanea verticale, poi come in elezione
-
in condizione di elezione -> sede ottimale tra il 2° – 4° anello.
L’istmo della tiroide, in condizioni normali, viene sezionato sia per il rischio emorragico, correlato al decubito della concavità della cannula nel postoperatorio; sia per un eventuale ostacolo, al riposizionamento d’urgenza di una cannula tracheale accidentalmente dislocatasi.Nella tracheotomia semplice, non essendovi abboccamenti cute – trachea, è necessario che le incisioni tracheali siano lineari (trasversali o verticali), tali da alterare il meno possibile la parete tracheale.Le aperture che comportano la creazione di lembi o sportelli vanno riservate ai casi in cui si ritiene utile o necessaria l’esecuzione di un abboccamento cute – trachea parziale o completo.
TRACHEOTOMIA:
viene eseguita una incisione orizzontale interanulare nell’adulto, mentre nel bambino viene eseguita una incisione verticale mediana sezionando due o più anelli.
TRACHOESTOMIA:
-
stomie parziali (abboccamento cute/trachea settoriale),
-
stomie complete (abboccamento cute/trachea totale),
-
stomia totale (trachea sezionata trasversalmente LT),
-
stomia parziale inferiore (di elezione a proteggere il mediastino).
INDICAZIONI CHIRURGICHE
Impiegate in svariate forme patologiche quando esiste la necessità di:
- superare un ostacolo respiratorio a livello delle vie aeree superiori
- migliorare la performance respiratoria
- necessità di assistere la respirazione per un tempo prolungato.
COMPLICANZE DELLA TRACHEOTOMIA
Le complicanze della tracheotomia possono essere intra – operatorie oppure post – operatorie (precoci o tardive).
Le complicanze intra – operatorie possono essere:
- emorragia,
- lesioni alle strutture anatomiche contigue (esofago, trachea, nervo ricorrente, cupola pleurica),
- turbe del ritmo, arresto cardiorespiratorio.
Le complicanze post – operatorie precoci possono essere:
- emorragia,
- pneumotorace, pneumomediastino,
- ostruzione della cannula,
- dislocazione della cannula,
- enfisema sottocutaneo,
- disfagia.
Le complicanze post – operatorie tardive possono essere:
- emorragia,
- stenosi tracheale,
- fistola tracheo – esofagea,
- ostruzione della cannula,
- dislocazione della cannula,
- infezioni,
- granulomi,
- fistola tracheo – cutanea,
- cheloidi.
GESTIONE DELLA TRACHEOTOMIA E DEL PAZIENTE CANNULATO
Pur essendo un ottimo ausilio che aiuta il tracheotomizzato (o tracheostomizzato) a respirare meglio, la cannula richiede una certa manutenzione e alcuni cambiamenti delle abitudini di vita quotidiana.È molto importante la pulizia della cannula (tracheotomia) e dello stoma tracheale (tracheostomia) specie nei primi tempi dopo l’esecuzione dell’intervento, in quanto vi è un aumento delle secrezioni bronchiali e della loro viscosità. Ne consegue un aumento delle probabilità di sovra–infezioni batteriche. Tali operazioni sono da eseguirsi almeno due volte al giorno; anche più frequentemente se le condizioni del paziente lo richiedono. Bisogna sempre fare una valutazione del paziente tracheotomizzato – tracheostomizzato.
Criteri locali:
-
condizioni dello stoma (arrossamento, tumefazione, secrezioni purulente e granulazioni)
-
rumori respiratori o ostruzione della cannula
Criteri generali : quali la saturazione dell’ossigeno o la valutazione di un eventuale distress respiratorio.Segni e sintomi di infezione respiratoria , invece, possono essere :
- modificazione delle secrezioni (quantità, colore e odore),
- malessere generale,
- iperpiressia,
- insufficienza respiratoria
Tipi di cannule endotracheali
Rigida:
- metallica (produzione artigianale, non più in uso)
- materiale plastico (silicone o PVC, di uso corrente)
Flessibile (usate nei reparti di rianimazione):
Il set completo di una cannula endotracheale comprende 3 parti: cannula, controcannula e mandrino (detto anche otturatore).
-
Cannula endotracheale; la parte esterna della cannula che viene inserita nella trachea.
-
Mandrino (otturatore); tubo a punta smussa coassiale alla cannula che, inserito al posto della controcannula, serve ad introdurre la cannula senza ledere la mucosa tracheale. Va rimosso subito dopo l’introduzione della cannula e sostituito dalla controcannula.
-
Controcannula; tubo rimovibile coassiale al diametro interno della cannula. Serve ad evitare che la cannula si ostruisca con le secrezioni.
-
Valvola unidirezionale; è un accessorio che elimina la necessità di usare il dito per chiudere l’apertura della cannula tracheostomica e consentire la fonazione.
Le caratteristiche delle cannule endotracheali sono:
-
forma (angolata o a semicerchio),
-
diametro (riferendosi al diametro interno della cannula prossimo alla flangia: ID),
-
flangia (lamina posta perpendicolarmente alla cannula che le impedisce la caduta nel lume tracheale. È provvista di fori a cui legare la fettuccia per il fissaggio).
Le cannule possono inoltre essere di tre tipi: cuffiate, non cuffiate o fenestrate.
-
CUFFIATA: dotata di palloncino gonfiabile posto sul terzo distale della cannula. Permette di mantenere la pressione durante la respirazione assistita e di evitare “ab ingestis” ed aspirazione di secrezioni. Viene anche utilizzata in rianimazione o nei casi di sanguinamento nei distretti faringo – laringei. Attualmente, questo tipo di cannula, è dotata di cuffia a bassa pressione.
-
NON CUFFIATA: usata nel post operatorio di interventi cervico – facciali, in pazienti in respiro spontaneo con tracheotomia di lunga durata o permanente, in pazienti che necessitano di broncoaspirazioni frequenti e comunque non sottoposti a respirazione assistita.
-
FENESTRATA: è fornita di una fenestratura nella porzione convessa del tratto endotracheale della cannula. La fenestratura può essere unica o multipla a circa 2 cm dalla flangia. Chiudendo il foro della cannula, la fenestratura permette il passaggio di aria attraverso le vie aeree superiori dando così la possibilità al paziente di parlare e respirare. Vengono utilizzate in chirurgia ORL e in pazienti post rianimazione per permettere una chiusura temporanea della cannula prima della decannulazione. Sono usate senza controcannula. Attualmente sono in commercio anche cannule fenestrate cuffiate, di uso non routinario. Vengono utilizzate quando si ha la necessità di ventilare il paziente (previo posizionamento di controcannula).
-
Gestione della cuffia: la cuffia è la principale causa delle ischemie della mucosa tracheale, che avviene già ad una pressione di 37 mm di Hg. È consigliabile pertanto mantenere la pressione di gonfiaggio tra i 15 e 30 mm di Hg e sgonfiare la cuffia quando essa non è necessaria. Un danno ischemico prolungato può, infatti, provocare una stenosi tracheale permanente. Inoltre, una pressione della cuffia troppo elevata causerebbe l’estensione della cuffia stessa oltre l’estremità della cannula, rischiando di limitare o bloccare del tutto il flusso di aria.
SOSTITUZIONE DELLA CANNULA
Per la sostituzione della cannula endotracheale si deve fare la distinzione tra il procedimento in un paziente tracheotomizzato e quello in un paziente tracheostomizzato.
PROTOCOLLO PER LA SOSTITUZIONE DELLA CANNULA ENDOTRACHEALE NEL PAZIENTE TRACHEOSTOMIZZATO
(Utilizzato nell’Unità Operativa ORL di Manerbio) Sostituire la cannula per tracheostomia quotidianamente contribuisce a garantire il corretto funzionamento della cannula stessa. Popolazione: tutte le persone sottoposte ad intervento di tracheostomia, considerando il periodo che va dal giorno dell’intervento sino al momento in cui essi/e si avviano all’indipendenza nella pratica dell’igiene.
Obiettivi del protocollo:
- orientare l’Equipe di Assistenza ad una pratica infermieristica uniforme nel quadro dell’assistenza alle persone sottoposte a questo tipo di intervento,
- guidare l’Equipe nelle azioni preventive da attuare nei confronti delle persone portatrici di cannula endotracheale, allo scopo di evitare l’insorgenza di dispnea e di infezioni locali e/o polmonari,
- procedere ad una valutazione della qualità dell’assistenza in materia di prevenzione dell’insorgenza della dispnea e di infezioni locali e/o polmonari nelle persone portatrici di cannula endotracheale,
- ridurre i tempi di degenza.
Obiettivi specifici:
- sostituire la persona assistita, quando sono carenti la forza e/o la volontà e/o le conoscenze, nell’esecuzione dell’igiene e della sostituzione della cannula endotracheale
- rendere partecipe la persona (qualora possibile), o un parente, allo scopo di portare all’indipendenza nelle pratiche di pulizia e gestione della cannula. Tutto ciò al fine di favorire la respirazione, prevenire la dispnea e le infezioni locali e/o polmonari.
Materiale
- Cannula del tipo e dimensione adatta al paziente
- Fettuccia e “metallina”
- Gel o olio lubrificante
- Garze sterili
- Soluzione fisiologica sterile
- Guanti
Procedura:
- Valutare il livello di comprensione della persona.
- Informare la persona, spiegando le manovre da effettuare ed il loro scopo.
- Lavarsi le mani accuratamente e mettere i guanti.
- Rimuovere la cannula da sostituire previo taglio della fettuccia.
- Pulire lo stoma da eventuali incrostazioni con garze e soluzione fisiologica, facendo attenzione a non fare scivolare liquidi all’interno della trachea.
- Preparare insieme all’assistito la cannula da posizionare spiegando il nome e la funzione di ognuno dei tre componenti del set (cannula, controcannula ed otturatore) ed applicando la fettuccia e la metallina.
- Lubrificare la cannula utilizzando un sottile strato di lubrificante.
- Mostrare alla persona come deve essere introdotta la cannula (questo fino a quando il paziente raggiunge l’autosufficienza nella manovra).
- Procedere all’introduzione della cannula: inserire, ruotando delicatamente, la cannula spingendola in avanti e poi in basso con un movimento ad arco. Togliere immediatamente l’otturatore tenendo la cannula in posizione con le dita. Fissare la cannula allacciando la fettuccia dietro il collo. Inserire infine la controcannula nuova verificando che sia adeguatamente fissata in posizione.
- Istruire poi la persona sulla pulizia della cannula asportata precedentemente (utilizzando disinfettanti a base di ipoclorito di sodio).
Valutazione dell’efficacia:
Il paziente deve dimostrare di:
- conoscere le motivazioni per cui deve mantenere una corretta igiene della cannula e dello stoma tracheale,
- verificare frequentemente il suo buon stato di igiene (ciò comporta anche un miglioramento dell’autostima),
- non presentare segni e/o sintomi di infezione locale e/o polmonare,
- gestire autonomamente le pratiche di pulizia e sostituzione della cannula.
L’infermiere ha il compito di valutare, nel tempo, la capacità del paziente di apprendere come eseguire un’accurata igiene e una corretta sostituzione della cannula endotracheale.Il paziente porterà la cannula endotracheale soltanto per il periodo necessario alla stabilizzazione dello stoma.
SOSTITUZIONE DELLA CANNULA ENDOTRACHEALE NEL PAZIENTE TRACHEOTOMIZZATO
La sostituzione della cannula tracheale in una tracheotomia recente, è un momento delicato specie al primo cambio di cannula, in quanto il “tunnel” tracheotomico non si è ancora ben stabilizzato; pertanto vi è la possibilità di una chiusura dello stoma.È una manovra che richiede la presenza di personale addestrato quando viene eseguito il primo o i primi cambi della cannula.Per eseguire correttamente la sostituzione della cannula, è necessaria un’adeguata conoscenza, non solo della fisiopatologia del tratto laringo – tracheale, ma anche delle indicazioni che hanno portato alla tracheotomia, delle possibili complicanze post operatorie legate o meno alla presenza della cannula tracheale e del modo di affrontarle correttamente anche in funzione della patologia di base del paziente.Fondamentale importanza riveste la pulizia dello stoma, soprattutto se ancora in fase di cicatrizzazione, che dovrà esser frequentemente medicato e deterso con soluzione disinfettante e mantenuto il più possibile asciutto onde evitare infezioni e decubiti che favoriscono la formazione di tessuto di granulazione peristomale. Come procedere alla sostituzione della cannulaAvendo predisposto tutto il materiale, ci si appresta alla sostituzione della cannula, avendo cura di posizionare il paziente col capo in lieve iperestensione. A questo punto si detende la cuffia (se presente) e vengono tagliati i lacci di sicurezza della cannula mantenendo comunque la cannula in sede tenendola con le dita. Con una mano l’operatore stira in alto la cute peristomale e con l’altra rimuove la cannula con movimento delicato e continuo. Viene detersa la cute peristomale facendo ben attenzione di asciugare poi la zona. A questo punto, sempre mantenendo lo stoma pervio attraverso lo stiramento in alto della cute peristomale, viene inserita la cannula sotto la visione diretta dell’operatore e con movimento delicato. Durante questa manovra si consiglia sempre di introdurre la punta della cannula nello stoma partendo da “ore 9” e, una volta sicuri di essere in trachea, inserire completamente la cannula ruotandola di 90° e spingendola inferiormente; questo per evitare di creare false strade in situazioni anatomiche sfavorevoli o nel caso di sfalsamento dell’apertura cutanea rispetto a quella tracheale. In caso di necessità, può essere d’aiuto l’utilizzo di una pinza (tipo Killian o il dilatatore di Laborde) per dilatare lo stoma tracheale. Dimissione al domicilioIl paziente con una tracheotomia permanente dovrà essere dimesso con la cannula tracheale in sede e dovrà essere perciò addestrato alla corretta gestione della cannula e a risolvere eventuali piccoli problemi che essa può portare.L’infermiere riveste un ruolo basilare insegnando al paziente l’autogestione della tracheotomia. È importante in questo senso abituare il paziente alla sua nuova situazione, facendogli ripetutamente estrarre la controcannula e facendogli eseguire il cambio della cannula endotracheale in modo che arrivi alla completa autosufficienza gestionale. In caso di incapacità del paziente dovrà essere addestrato uno o più familiari allo stesso modo. È opportuno comunque, che il paziente sia inserito in un programma di follow – up a breve/medio termine.
SVEZZAMENTO DEL PAZIENTE TRACHEOTOMIZZATO
Decannulazione Nei pazienti in cui è stata praticata una tracheotomia temporanea è molto importante ristabilire precocemente la ripresa della respirazione fisiologica anche in presenza della cannula tracheale; questo per ridurre il più possibile i tempi di permanenza della cannula una volta cessata la sua utilità permettendone, appena possibile, la rimozione senza rischi.Quando si parla di decannulazione si indicano, appunto, quelle procedure che riportano il paziente a ripristinare la normale funzione fono – respiratoria. Tenendo conto della necessità di riabituare il paziente alla respirazione attraverso le vie naturali e a tutte le altre funzioni ad esse connesse (fono – respirazione, deglutizione), è quasi sempre necessario un periodo di svezzamento dalla cannula tracheale.Il periodo di svezzamento prevede il posizionamento di una cannula fenestrata che viene chiusa per periodi sempre più lunghi fino a rimanere chiusa permanentemente per un tempo sufficientemente lungo da permettere di poter pensare a una sua rimozione senza rischi.
Si decannula il paziente quando si ottiene:
- una buona pervietà laringo – tracheale ed assenza di dispnea per 24/48 ore,
- l’assenza di “ab ingestis”,
- una buona ripresa della capacità di espettorazione,
- l’assenza di infezioni polmonari,
- l’assenza di stenosi tracheali,
- un meccanismo di deglutizione sufficiente.
Tali requisiti non sono sempre raggiungibili, specie nei pazienti tracheotomizzati per lungo tempo. In questi pazienti la decanulazione può essere difficile da praticare e deve avvenire, comunque, con molta prudenza e mantenendo il paziente sotto stretta osservazione.Nel paziente ben stabilizzato, invece, è sufficiente rimuovere la cannula tracheale ed eseguire una medicazione “a piatto” dello stoma per ottenerne la chiusura.In questo periodo sarà buona norma evitare, o ridurre il più possibile, accessi di tosse che possono ritardare la chiusura dello stoma.L’uso di punti di sutura può abbreviare i tempi di chiusura.Se necessario, è possibile eseguire in un secondo tempo una plastica in caso di cicatrici retraenti, a scopo puramente estetico.È rara la persistenza di stomi beanti che necessitano di una plastica di chiusura.
CONSIGLI PER LA VITA QUOTIDIANA
La cannula endotracheale offre al tracheotomizzato/tracheostomizzato la possibilità di lasciare l’ospedale e riprendere la propria vita tra le mura domestiche. Essa richiede tuttavia attenzioni costanti a garanzia di un corretto funzionamento. A tale scopo il paziente viene addestrato appositamente dagli infermieri ancora in ospedale. La persona assistita dovrebbe invitare un familiare durante l’”addestramento” ospedaliero, in modo che possa essere di aiuto, qualora necessario.
Consigli domiciliari: UmidificazioneIn condizioni normali, il naso e la bocca umidificano l’aria inspirata per proteggere il rivestimento dei polmoni. Con il posizionamento della cannula endotracheale l’aria deve essere umidificata in altro modo. Questo è il motivo per cui è importante assumere molti liquidi e interporre un “filtro” tra l’ambiente esterno e la cannula (es: foular di seta o cotone).
Igiene personale: Se, da un lato, è auspicabile la presenza di una certa umidità, una quantità eccessiva potrebbe causare dei problemi. Pertanto, quando ci si fa la doccia, indirizzare il getto a livello del petto e collocare una protezione sulla cannula. Quando ci si lava il viso, fare attenzione affinché il sapone e l’acqua non entrino nella cannula e nello stoma. Inoltre, è importante coprire la cannula quando ci si rade o si usano prodotti in polvere, lacche per capelli, ecc. intorno al viso e al collo.
Malattia: Per i pazienti tracheostomizzati/tracheotomizzati, la prevenzione è indispensabile. Mangiare sano, riposare molto, evitare il contatto con persone raffreddate. Assumere grandi quantità di liquidi, soprattutto se si accusano sintomi di febbre, vomito o diarrea. In caso di vomito, coprire la cannula con un asciugamano per evitare che il vomito penetri nella cannula.
Abbigliamento: E’ essenziale evitare che i capi d’abbigliamento blocchino la cannula. Evitare maglioni a girocollo e a collo alto e preferire scolli a V e camicie o maglie con colletto aperto. Inoltre, non indossare capi che perdono fibre o lanugine.
Uscire di casa: Sollecitare la persona ad uscire di casa. In questo modo, infatti, si interrompe la routine quotidiana e l’umore ne trarrà beneficio. Se fuori fa molto freddo, ricordarsi di coprire la cannula, senza stringere, con una sciarpa, un fazzoletto o una garza. Ciò contribuisce a scaldare l’aria inspirata per evitare che l’aria fredda irriti la trachea e i polmoni. Inoltre, la cannula viene protetta dalla polvere nelle giornate di vento.
CONCLUSIONI
Considerando che la tracheotomia/tracheostomia è una necessità per una quantità sempre maggiore di persone, auspichiamo che la nostra relazione possa essere servita a farla vivere come tale, non solo per la persona ma anche e soprattutto per chi si trova a doverla gestire sia in ambito sanitario che in ambito famigliare.Questo perché una gestione “serena” della cannula è sicuramente un input positivo per garantire alla persona portatrice di tracheotomia/tracheostomia una maggiore accettazione di se stessa e, di conseguenza, una migliore qualità della vita.
BIBLIOGRAFIA
- Ezio Colombo. Le tracheotomie. Quaderni Monografici di Aggiornamento A.O.O.I. TorGraf – Milano, 2000.
- Italo De Vincentiis. Otorinolaringoiatria. IV Edizione. Piccin Nuova Libraria – Padova, 1993.
- E. Pallestrini, M.T. Dato. Otorinolaringoiatria e stomatologia. Sorbona – Milano, 1991.
- M. Lemoine, P. Thompson, R. St. Jhon, M. Toigo. Cannule per tracheostomia. Guida all’uso domiciliare per adulti. Guida Shiley – Milano, 2002.
- ENT clinical practice group and Outreach team. Guidelines for care of patients with a tracheostomy. Royal Free Hampstead NHS Trust, Nov 2002.
- Maria Smith. Guideline title: tracheostomy. Royal Alexandra Hospital, Head & Neck Directorate, Aug 2003.
- Claire Troke. Evidence based guidelines for nursing a patient with a tracheostomy. Poole Hospital NHS Trust, May 2002
[1] Dati ricavati dall’AIL (Associazione Italiana Laringectomizzati) di Brescia nell’anno 2002.Francesca Borinato e Stefania Pagnoni (Infermiere U.O. ORL di Manerbio e relatrici al Convegno: “Gestione del paziente tracheotomizzato e tracheostomizzato. Problemi reali e presunti”, svoltosi il 26 Settembre 2002 presso il Teatro Politeama di Manerbio.)
fonte



.jpg)








