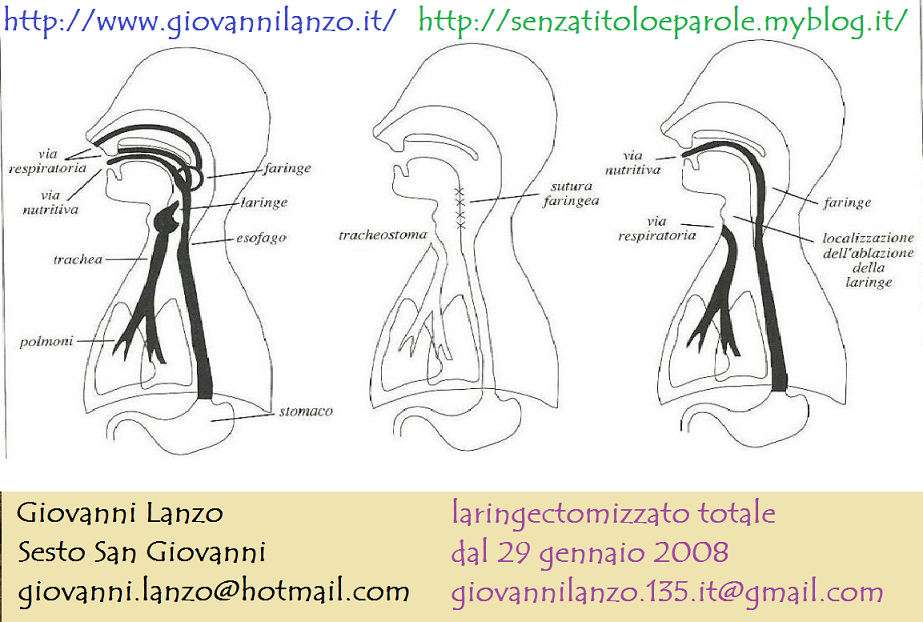
Quando si parla di reflusso laringo faringeo si fa riferimento alla situazione in cui il contenuto gastrico duodenale, liquido o gassoso, risale l’esofago e arriva alle corde vocali, se non anche alle strutture ipofaringee superiori. si tratta di un’entità patologica che viene spesso ritenuta una patologia autonoma: in realtà, sarebbe meglio inserirla all’interno delle manifestazioni extraesofagee che vanno sotto il nome di reflusso gastro esofageo. Ma a cosa è dovuto questo fenomeno? Il contenuto gastro duodenale risale in direzione dell’esofago in sostanza per uno svuotamento gastrico rallentato, oppure per un’incontinenza dello sfintere dell’esofago inferiore, eventualmente in presenza di abitudini alimentari non corrette: per esempio, un eccesso di consumo di bevande gassate, caffè, cioccolato o menta, oltre che per il fumo. Inoltre, esso si presenta in particolar modo nei soggetti obesi e in tutti quei pazienti che presentano condizioni anatomo funzionali in questo senso favorevoli, come per esempio un’ernia iatale, che non è altro che uno scivolamento oltre il cardias di parte dello stomaco. Questa patologia determina la ben nota pirosi retro sternale, e rigurgiti: ci riferiamo, in pratica, al cosiddetto bruciore di stomaco, che in alcuni casi può anche essere responsabile di lesioni infiammatorie vere e proprie, come le esofagiti: lesioni che interessano il rivestimento esofageo. Nelle situazioni più gravi, soprattutto se non trattate o se croniche, si parla di neoplasie. Nel caso in cui lo sfintere dell’esofago superiore funzioni in maniera errata, con chiusura della regione dell’esofago più alta, accade che si verifichi un contatto tra la regione cordale, o la regione sopracordale, e il contenuto gastrico: si genera in questo maniera, per l’appunto, il reflusso laringo faringeo, che nella maggior parte dei casi deve essere ritenuta una malattia intermittente cronica, che propone fasi di riacutizzazione all’interno di pause dei sintomi. È opportuno mettere in evidenza come il rivestimento mucoso che ricopre le corde vocali e le strutture ipofaringee sopracordali non presenti meccanismi di difesa che permettano di proteggersi dai danni provocati dal contenuto gastrico liquido: sostanzialmente l’enzima digestivo della pepsina ed acidi biliari presenti nel duodeno. Nel corso del tempo, ciò si traduce in un gonfiore, o per meglio dire un edema, delle strutture della laringe quali aritenoidi, corde vocali eccetera, se non addirittura lesioni leucoplasiche. Concludiamo segnalando che i sintomi che devono condurre uno specialista a identificare la presenza di reflusso nei segni laringeisono abbastanza limitati, e consistono in tosse cronica, catarro laringeo, disfagia, vale a dire difficoltà a ingerire, sensazione di un corpo estraneo nella faringe e disfonia, cioè abbassamento della voce. Sulla base del quadro clinico e dei sintomi mostrati, lo specialista può indicare una terapia composta da inibitori di pompa protonica, per un periodo di tempo che può arrivare anche a diversi mesi. Risulta utile, ad ogni modo, mettere in evidenza le difficoltà diagnostiche che non di rado costituiscono un problema rilevante nell’ambito di questa malattia, nel senso che attualmente le linee guida per distinguere tale reflusso rispetto a quello gastro esofageo sono ancora poco chiare, e necessitano di ulteriori approfondimenti e ricerche.
Archivio della categoria: Faringe
Timo volgare: proprietà fitoterapiche
Il timo (Thymus L., 1753) è un genere di piante appartenente alla famiglia delle Lamiaceae.
Il suo nome scientifico deriva dal greco forza, coraggio, che risveglierebbe in coloro che ne odorano il profumo balsamico.
DROGA UTILIZZATA
SOMMITÀ FIORITE E OLIO ESSENZIALE
ERBA ALTERNATIVA
TIMO SERPILLO
SAPORE
PICCANTINO
PRINCIPI ATTIVI
Olio essenziale con timolo e carvacrolo alcool amilico linalolo l borneolo geraniolo terpinen 4 olo; flavonoidi acidi ursolico e oleanolico vitamine b1 c tannino pentosano acido caffeico manganese acido rosmarinico composti cinarosimili
TOSSICITÀ
MEDIA
CONTROINDICAZIONI
L´UTILIZZO PROLUNGATO IN COLLUTTORI PUÒ PRODURRE TIREOTOSSICOSI.
AVVERTENZE
IL TIMOLO POTREBBE PROVOCARE AVVELENAMENTO CON NAUSEA VOMITO E DEPRESSIONE CARDIACA. SENTIRE IL PARERE DEL MEDICO SULLE DOSI DI USO.
INTERAZIONI O INCOMPATIBILITÀ
ORMONI TIROIDEI
QUALITÀ DELL’ATTIVITÀ FITOTERAPICA
DIPENDENTE DALLE SPECIFICHE E DALLE FORME TERAPEUTICHE
ORGANI INTERESSATI DALL’AZIONE FITOTERAPICA
BOCCA
BRONCHI E BRONCHIOLI
CAVO ORO-FARINGEO
CISTIFELLEA E VIE BILIARI
DENTI
FARINGE E VIE AEREE SUPERIORI
FEGATO E VIE BILIARI
GOLA
INTESTINO
LARINGE
MUCOSA ORALE E LINGUA
MUCOSE
MUSCOLATURA LISCIA
ORGANI DIGESTIVI
ORGANI E-O TESSUTI DI VARI DISTRETTI CORPOREI
ORGANI EMUNTORI
ORGANI GUSTATIVI
ORGANI UDITIVI
ORGANI VOCALI
POLMONI
RENI
SENI PARANASALI
SISTEMA ENDOCRINO
SISTEMA IMMUNITARIO
STOMACO
TESSUTO CUTANEO
TONSILLE
TUBO GASTRO-ENTERICO
VAGINA
VESCICA URINARIA
VIE AEREE SUPERIORI
VIE RESPIRATORIE
VIE URINARIE
EFFICACIA TERAPEUTICA PROPRIETÀ:
ook COLLUTTORIO BATTERIOSTATICO ORO-FARINGEO
+++ ANTISETTICO
+++ DERMOPURIFICANTE DERMOPROTETTIVO (USO ESTERNO)
+++ DIURETICO ANTISETTICO ANTIPUTRIDO
+++ IDROCOLERETICO
+++ SPASMOLITICO FIBRE MUSCOLARI LISCIE
++ CARMINATIVO – ANTIFERMENTATIVO
++ DIGESTIVO EUPEPTICO STOMACHICO
++ DIURETICO
++ ESPETTORANTE FLUIDIFICANTE DEL CATARRO MUCOLITICO
++ SPASMOLITICO ANTISPASMODICO
++ SPASMOLITICO VIE RESPIRATORIE
++ TONICO GENERALE
++ TUSSIFUGO
+ AROMATIZZANTE
+ CONDIMENTO O SPEZIA
EFFICACIA TERAPEUTICA INDICAZIONI:
ook BRONCHITE O AFFEZIONI BRONCHIALI
ook FARINGITE E RINOFARINGITE
ook OTITE
ook SINUSITE E RINOSINUSITE
ook TONSILLITE
+++ DERMATOSI
+++ INFEZIONI (VIE RESPIRATORIE)
++ ACNE (DEPURATIVO)
++ AFTE
++ ALITOSI
++ ASMA BRONCHIALE E BRONCOSPASMO
++ CATARRO VIE RESPIRATORIE
++ DISPEPSIA O CATTIVA DIGESTIONE
++ DISPEPSIE ATONICHE
++ INFEZIONI (GASTROINTESTINALI)
++ INFEZIONI E INFIAMMAZIONI (+)
++ INFIAMMAZIONI (CAVO ORALE)
++ LARINGITE
++ METEORISMO FLATULENZA E FERMENTAZIONI INTESTINALI
++ SPASMI E DOLORI SPASMODICI DI VARIA NATURA
++ TOSSE
+ ASCESSO E FLEMMONE
+ CANDIDOSI O MONILIASI
+ CROHN (MORBO)
+ FORUNCOLOSI
+ LEBBRA
+ MICOSI
TISANE DI ERBEOFFICINALI
AEROFAGIA E METEORISMO
AFTE E INFIAMMAZIONI BOCCA
ASMA
BRONCHITE
FARINGITE E MAL DI GOLA
ERBE SINERGICHE
ANICE STELLATO
ANICE VERDE
BASILICO
CASTAGNO
DROSERA
EUCALIPTO
FINOCCHIO
IPECACUANA
LAVANDA
LIQUIRIZIA
NIAOULI
PIANTAGGINE LANCEOLATA
SALVIA OFFICINALE
TIMO SERPILLO
VIOLA MAMMOLA
ESTRATTI:
Timo volgare estratto fluido
1-3 g
al giorno
Timo volgare Tisana
Infuso: al 1% per uso interno [vedi preparazione e uso] al 3% per colluttori e gargarismi al 15% per bagni e pediluvi
2 cucchiaini per tazza di acqua bollente
Più tazze al giorno
Timo volgare Olio essenziale selezionato
Secondo prescrizione medica [vedi controindicazioni]
Timo volgare Tintura madre
Viene preparata dalla parte aerea fresca tit.alcol.65°
XL gtt 3 volte al giorno
http://www.pollonimauro.it/timo-volgare-proprieta-fitoterapiche/
Tracheostomie e tracheostomizzati – I parte -Cenni di anatomia
CENNI DI ANATOMIA
Laringe
Organo della fonazione, situato all’estremità superiore della trachea e davanti alla faringe. E’ una complessa cavità vestibolare che si apre nella trachea provenendo dalla faringe.
La laringe consta di nove pezzi cartilaginei. Le principali strutture cartilaginee sono le seguenti:
· cartilagine tiroidea volgarmente detta “pomo di adamo”
· l’epiglottide
· la cricoide, che è la più bassa delle nove cartilagini
· Le aritenoidi
L’epiglottide durante la deglutizione copre come un coperchio l’apertura superiore della laringe favorendo in questo modo il passaggio di cibi e liquidi nell’ipofaringe-esofago; le aritenoidi portano a chiusura il piano glottico (formato dalle corde vocale vere), impedendo ad ogni atto di deglutizione il passaggio in trachea degli alimenti che causerebbero altrimenti tosse, spasmo e soffocamento.
La membrana mucosa che riveste internamente la laringe, forma, circa a metà altezza, due sporgenze orizzontali antero-posteriori conosciute col nome di corde vocali false.
Le corde vocali vere invece, sono due sporgenze maggiori per dimensione delle corde vocali false, ma disposte al di sotto di esse e collegate al movimento delle aritenoidi.
La disposizione e la diversa tensione delle corde vocali vere genera i diversi suoni della voce.
Trachea
E costituita da anelli cartilaginei incompleti, a forma di C aperti posteriormente.
E’ lunga circa 15 cm e si estende dalla laringe ai bronchi.
Funge da passaggio dell’aria dall’esterno verso i polmoni, la sua ostruzione anche per poco tempo, causa asfissia e morte.

Tracheostomia
Per tracheostomia si intende il posizionamento di una via aerea definitiva (cannula trachestomica) tramite uno stoma creato per via percutanea o chirurgicamente, è un abboccamento della cute ai margini di apertura della trachea e viene eseguita per situazioni di lunga permanenza. Si tratta di un procedimento elettivo eseguito in anestesia locale o generale.
Si differenzia dalla tracheotomia che consiste in una apertura chirurgica della trachea che ha lo scopo di creare una nuova via aerea bypassando la glottide, per poter introdurre dall’esterno una cannula ( E’ una semplice breccia tra cute e trachea) e può essere eseguita d’urgenza o programmata, temporanea, permanente o profilattica.
Le indicazioni principali a questi tipi di intervento sono:
· tutti i casi di emergenza che comportano una grave insufficienza respiratoria (importanti lesioni cranio-cerebrali, del massiccio facciale e della laringe)., corpi estranei, paralisi delle corde vocali
· interventi di chirurgia parziale e ricostruttiva della laringe, grosse demolizioni del cavo orale e dell’oro-ipofaringe.
· alcuni casi di flogosi acuta della laringe con edema importante che non risponde alla terapia medica.
La tracheostomia si propone i seguenti scopi:
Realizzare una comunicazione diretta tra aria ambiente e vie aeree inferiori ,superando eventuali ostacoli.
Ridurre lo spazio morto anatomico e migliorare la ventilazione alveolare.
Consentire una accurata pervietà delle vie aeree permettendo una valida pulizia tracheo-bronchiale
Stabilire una netta e completa separazione tra vie aeree e digestive
Rendere possibile un corretto e sicuro collegamento del paziente ad un ventilatore automatico
Diminuire le resistenze al flusso di gas del ventilatore stesso
Permettere nei pazienti coscienti la ripresa di una normale alimentazione per via orale.
La tracheostomia e’ quindi preferibile in quei pazienti che richiedono una ventilazione meccanica prolungata.
http://infermierincontatto.beepworld.it/tracheostomia.htm
Tumore laringe faringe Cos’è
La laringe è un organo dell’apparato respiratorio lungo circa 12 centimetri, collegato verso l’alto con l’orofaringe, lateralmente con l’ipofaringe ed in basso con la trachea. Ha una struttura cartilaginea ed è rivestita al suo interno da una mucosa. La parte superiore della laringe è chiusa dall’epiglottide, una piccola cartilagine che durante la deglutizione si piega all’indietro formando una specie di scivolo che protegge le vie aeree impedendo al cibo di finire nella trachea. La laringe ospita le corde vocali, organo fondamentale della fonazione.
Essa è quindi una valvola situata tra le vie aeree e digestive; quando è aperta consente la respirazione, quando è chiusa la fonazione e la deglutizione.
I tumori della laringe originano, nella maggior parte dei casi, dalla mucosa (epitelio) che riveste l’interno del canale: il più comune è il carcinoma a cellule squamose.
La faringe è un canale cilindrico lungo circa 15 centimetri, posto tra la cavità nasale e l’esofago; esso fa parte delle cosiddette ‘vie aereo digestive superiori’ perché da un lato consente la progressione del bolo alimentare dalla bocca verso l’esofago tramite il meccanismo della deglutizione, dall’altro il passaggio verso la trachea e i polmoni dell’aria opportunamente filtrata, umidificata e scaldata.
La faringe può essere interessata da tumori maligni in ciascuna delle sue tre porzioni: il nasofaringe (o rinofaringe), l’orofaringe e l’ipofaringe (dove si separano la via alimentare e quella respiratoria). Quelli della nasofaringe o rinofaringe sono carcinomi indifferenziati frequentemente associati al virus EBV (Epstein-Barr virus), mentre nelle altre regioni prevale il carcinoma a cellule squamose
http://www.airc.it
Un test genetico per il rischio del cancro alla bocca
IL TEST QMIDS MISURA I LIVELLI DI 16 GENI, TRA CUI IL FOXM1, E VIENE EFFETTUATO SU LESIONI SOSPETTE PERMETTENDO UNA DIAGNOSI PRECOCE DEI TUMORI DEL CAVO ORALE
 Un nuovo test genetico rivoluzionario può rilevare cellule pre-cancerose in pazienti con lesioni alla bocca apparentemente benigne. Il cancro orale e della faringe è al settimo posto tra le più comuni forme di cancro in Europa e al nono posto per quanto riguarda la morte per cancro. Nel 2004, ci sono stati secondo le stime 67.000 casi e 26.000 morti e ci si preoccupa della prevalenza in aumento nell’Europa orientale. Ricercatori dell’Università Queen Mary di Londra nel Regno Unito, hanno sviluppato un test che potrebbe permettere ai pazienti a rischio di ricevere le cure il prima possibile, migliorando significativamente le probabilità di sopravvivenza. Il cancro orale si sviluppa in una qualsiasi parte della bocca. Come le labbra, le gengive, la lingua, il rivestimento interno delle guance e il tetto e il fondo della bocca. Può essere chiamato cancro della cavità orale o cancro della bocca. Il cancro della bocca è uno dei tipi gravi di cancro raggruppati in una categoria chiamata cancri della testa e del collo, che spesso sono trattati in modo simile. Solo nel Regno Unito il cancro della bocca colpisce oltre 6.200 persone l’anno e oltre mezzo milione di persone in tutto il mondo. Questi valori mondiali sono destinati a crescere al di sopra di 1 milione l’anno entro il 2030. La maggior parte dei casi possono essere fatti risalire al fumo o al masticare tabacco e bere alcool. Lo studio di ricerca ha mostrato che il test quantitativo qMIDS (Malignancy Index Diagnostic System) ha avuto un tasso di rilevazione del cancro compreso tra il 91 e il 94 per cento quando è stato usato su oltre 350 campioni di tessuto della testa e del collo provenienti da 299 pazienti nel Regno Unito e in Norvegia. I risultati sono stati pubblicati sull’International Journal of Cancer. Le lesioni della bocca sono molto comuni, fortunatamente solo dal 5 al 30 per cento di queste si trasformano in cancro e nella maggior parte dei casi, se diagnosticato nelle prime fasi, la cura può essere efficace. Finora, però, non c’era un test capace di rilevare con precisione quali lesioni diventeranno cancerose. L’attuale standard di riferimento diagnostico è l’istopatologia. In questo test, la biopsia di un tessuto fatta durante un’operazione è esaminata sotto un microscopio da un patologo. Si tratta di una procedura relativamente invasiva e la maggior parte dei cancri della bocca diagnosticati sono in uno stadio avanzato quando le probabilità di sopravvivenza sono significativamente ridotte. Per i pazienti cui è diagnosticata la malattia avanzata, i tassi di sopravvivenza sono scarsi, tra circa il 10 e il 30 per cento a 5 anni. “Un test sensibile in grado di quantificare il rischio di cancro di un paziente è necessario per evitare di aspettare troppo prima di intervenire. Una diagnosi più veloce del cancro e una cura appropriata possono migliorare significativamente il risultato per i pazienti, ridurre la mortalità e alleviare i costi sanitari pubblici a lungo termine,” ha detto il ricercatore e inventore del test, il dott. Muy-Teck Teh dell’Istituto di Odontoiatria del Queen Mary, Università di Londra. Quello che fa il test qMIDS essenzialmente è misurare i livelli di 16 geni, che sono trasformati, attraverso un algoritmo diagnostico, in un “indice di malignità” che quantifica il rischio che la lesione diventi cancerosa. Secondo i ricercatori, è meno invasivo e più veloce dei metodi standard di istopatologia. Richiede solo un pezzettino di tessuto di 1 o 2 mm (meno di mezzo chicco di riso) e ci vogliono meno di tre ore per avere i risultati, rispetto ai tempi di attesa dell’istopatologia standard che possono essere anche di una settimana. Il chirurgo orale e maxillo-facciale, professor Iain Hutchinson, fondatore di Saving Faces e co-autore dello studio, è stato entusiasta dei risultati e delle implicazioni per i pazienti. “Siamo molto contenti di questo nuovo test che ci permetterà di liberare i pazienti che hanno lesioni non pericolose da controlli e ansia non necessari e di identificare i pazienti ad alto rischio in una fase precoce per somministrare loro le cure adeguate. Il cancro della bocca, se scoperto in tempo quando la malattia è più ricettiva alla terapia chirurgica, ha un tasso di guarigione molto alto.” La dott.ssa Catherine Harwood, specialista in dermatologia e co-autrice dello studio, ha aggiunto: “I nostri studi preliminari hanno mostrato risultati promettenti, indicando che il test potrebbe essere usato anche per identificare pazienti che hanno lesioni sospette alla pelle e alla vulva, il che costituirebbe un’opportunità di curarli prima e in modo meno invasivo.” Anche se questo studio prova di concetto convalida il qMIDS come test diagnostico per la rilevazione precoce del cancro, sono necessari ulteriori esperimenti clinici per valutare i benefici a lungo termine del test per il cancro della bocca. Ulteriormente sviluppato, potrebbe essere applicato ad altri tipi di cancro, visto che il test si basa su un gene del cancro, FOXM1, che è altamente espresso in molti tipi di cancro. In questo studio, i ricercatori hanno usato il test qMIDS per rilevare cellule precoci di cancro in campioni di pelle e in campioni provenienti dalla vulva. La ricerca condotta in precedenza dal dott. Teh sul FOXM1 è stata eletta “Molecola dell’anno 2012” dalla Società internazionale di biologia molecolare e cellulare e protocolli di biotecnologia e di ricerca. Quella ricerca mostrava che quando il FOXM1 è sovra espresso, la proteina perde il controllo sulla crescita della cellula, permettendo alle cellule di proliferare in modo anormale.
|
BUONA SANITÀ Tumori, tutto quello che si può fare per impedire e correggere gli errori

Oncologi, chirurghi e infermieri possono sbagliare: se ne parla troppo poco. E anche i malati possono contribuire
MILANO – «Ho lavorato in ospedale come medico specialista di malattie infettive per 40 anni e non sono mai stato consapevole di quanto siano frequenti gli errori medici fino a quando non sono diventato anch’io un paziente perché mi è stato diagnosticato un tumore alla gola». A Chicago, durante la sessione dedicata agli errori in oncologia in programma nell’ultimo convegno della Società americana di oncologia clinica (Asco), Itzhak Brook, del Dipartimento di pediatria della Gerorgetown University School of Medicine di Washington DC, racconta la sua storia. «Il mio piccolo carcinoma dell’ipofaringe è stato asportato chirurgicamente e poi ho fatto radioterapia, ma dopo 20 mesi ho avuto una recidiva al seno pirifome (che è parte della laringe, ndr) e nonostante tre tentativi fatti con il laser i chirurghi non sono riusciti a rimuoverla completamente». Brook è poi stato sottoposto a faringo-laringectomìa radicale, intervento chirurgico di resezione che interessa faringe e laringe, e a successiva ricostruzione, che hanno risolto completamente il problema. In tutto è stato seguito in tre grandi centri ospedalieri e, sebbene sia grato e soddisfatto delle cure ricevute, ammette di aver imparato sulla sua pelle che «uno sbaglio è sempre dietro l’angolo, molto più frequente di quanto si possa immaginare».
I MALATI – Secondo le statistiche presentate durante l’incontro, gli errori possono interessare fino al 40 per cento dei pazienti che si sottopongono a chirurgia e possono essere fonte di complicanze fino al 18 per cento dei casi. E fra le conseguenze bisogna poi aggiungere l’aumento del costo delle spese mediche (in Italia a carico del Servizio sanitario nazionale), il possibile prolungamento della degenza in ospedale e la possibilità di cause legali. Nel suo intervento all’Asco Itzhak Brook ha elencato una serie di suggerimenti utili per prevenire un possibile errore: «Scegliere un centro che ha esperienza nella malattia di cui si soffre è già un buon punto di partenza – ha detto -, ma anche il paziente può e deve fare la sua parte: informarsi e non esitare a chiedere informazioni è molto utile, così come domandare un secondo parere se si deve prendere una decisione importante. Bisogna anche imparare a palesare a medici e infermieri le proprie necessità e a chiedere loro aiuto per risolvere eventuali problemi».
PARLARE E ORGANIZZARSI – Quanto ai medici, Brook si schiera decisamente fra le fila di quanti sostengono la necessità di migliorare la comunicazione e l’utilità di ammettere apertamente con il malato se si sbaglia. «Spiegare onestamente e con chiarezza a pazienti e familiari cosa è andato storto è fondamentale, perché se l’errore mina la fiducia verso il clinico, sentirlo ammettere le proprie responsabilità è un ottimo inizio per ricostruire un rapporto di stima» conferma Antonella Surobone, oncologa e docente alla New York University Medical School. E se la relazione medico-paziente è stata impostata bene fin dall’inizio, se si è discusso apertamente durante tutto l’iter terapeutico (da un’esaustiva spiegazione al momento della diagnosi fino alla condivisione delle scelte sui trattamenti, con un consenso davvero consapevole e informato), anche affrontare un errore è un po’ meno complicato. «Il confronto con malati e familiari in caso di sbagli li rassicura del fatto che il medico e l’ospedale stanno prendendo la cosa seriamente e che si sta facendo il possibile per impedire che la cosa si ripeta – aggiunge Surbone, che è leader del Comitato educativo dell’Asco -. Mentre evitare la discussione serve solo ad accrescere ansia, rabbia e frustrazione, il che aumenta sia le probabilità di un contenzioso legale, sia il rischio di maggiore danno per il paziente se non si interviene subito per correggere l’errore o mitigarne le conseguenze».
ONCOLOGI – Anche per l’organizzazione ospedaliera o del Sistema sanitario ignorare gli errori clinici (chirurgici, medici o infermieristici) è scorretto, perché non aiuta a modificare il la programmazione del lavoro in modo tale da prevenirli. «Non bisogna poi trascurare le difficoltà psicologiche a cui vanno incontro gli oncologi che, oltre a temere le conseguenze legali e l’imbarazzo nei confronti di interessati e colleghi, speso si trovano a fare i conti con i propri sensi di colpa, angoscia e vergogna – prosegue l’esperta -. Chiedere scusa, potersi spiegare con pazienti e familiari, affrontare l’accaduto chiaramente è utile a tutti, compreso l’oncologo che può così ricominciare a instaurare un rapporto con il proprio assistito. Certo, questo è un campo dove resta ancora molto lavoro da fare: serve un’adeguata preparazione a oncologi, chirurghi e infermieri per prepararli in questo tipo di comunicazione e servono maggiori dati, statistiche, studi per migliorare l’organizzazione dei reparti in modo da impedire più errori possibile. Ma dalla prima sessione sul tema che avevamo organizzato all’Asco nel 2006 e dal primo studio pubblicato abbiamo mosso già diversi passi nella giusta direzione».
Recuperare voce, gusto e olfatto dopo l’intervento si può
Gas CS, l’arma anti-manifestanti e i suoi effetti tossici
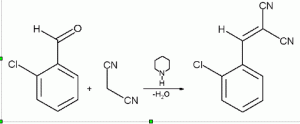
Il composto chimico gas CS (orto-cloro-benziliden-malononitrile), utilizzato contro i dimostranti inVal Susa ripetutamente nel 2011 e 2012, e a Genova nel 2001, viene sintetizzato facendo reagire due composti chimici: 2-clorobenzaldeide e malononitrile:
Vediamo le caratteristiche degli ingredienti. Il malononitrile ha una scheda preoccupante:
- Tossico per inalazione, contatto con la pelle e per ingestione.
- Altamente tossico per gli organismi acquatici
- Non respirare i gas/fumi/vapori/aerosoli
- Togliersi di dosso immediatamente gli indumenti contaminati.
- In caso di incidente o di malessere consultare immediatamente il medico
- Questo materiale e il suo contenitore devono essere smaltiti come rifiuti pericolosi.
- Non disperdere nell’ambiente.
- Classificazione di pericolosità: Corrosivo, provoca ustioni cutanee e gravi lesioni oculari.
La Clorobenzaldeide ha una scheda anch’essa inquietante:
- Non respirare la polvere/i fumi/i gas/ la nebbia/ i vapori/gli aerosol
- Togliersi di dosso immediatamente gli indumenti contaminati
- Contattare immediatamente un Centro Antiveleni e un medico
Allora, l’unione di queste due sostanze tossiche e pericolose, provocherebbe la nascita di una sostanza innocua? In realtà, il CS ha tutte le caratteristiche tipiche dei composti urticanti e tossici, pericolosi per uomo e ambiente.
In base alla legge 18 aprile 1975, n.110 i gas CS sono classificati come armi da guerra di terza categoria, ossia “armi chimiche”. Per quanto riguarda l’uso bellico, la Convenzione di Parigi, ratificata dall’Italia nel 1997, proibisce l’utilizzo del CS in ogni scenario bellico. “…e ovviamente in tempo di pace su dimostranti civili”, sarebbe la logica conseguenza. Purtroppo, questo “e ovviamente” non è scritto esplicitamente, e infatti il gas CS fa parte dell’equipaggiamento delle forze di polizia italiane dal 1991.
Gli effetti del gas sono i seguenti:
- Occhi. Effetto lacrimogeno e urticante
- Apparato respiratorio. Irritazione delle prime vie aree. Ma anche laringite, tracheite, irritazione bronchiale con tosse e catarro copioso. In casi severi la laringite può comportare laringospasmo1 e l’irritazione delle basse vie aeree può comportare ARDS2. Nella letteratura medica vengono inoltre riportati numerosi casi di soggetti pluriesposti che hanno manifestato disturbi come tosse prolungata e difficoltà respiratorie per molti mesi.
- Pelle. Il contatto provoca sensazione di bruciore e, in casi di esposizioni prolungate, si può giungere a vere e proprie ustioni.
-
Tratto Gastrointestinale. Nausea, vomito, inappetenza, diarrea, dolori addominali, epatopatia acuta.
Benché classificata come un’arma non letale per il controllo delle rivolte, sono stati dimostrati quindi effetti tossici3. Molti studi hanno poi associato l’esposizione al CS con aborti spontanei; la metabolizzazione del CS rende possibile riscontrare cianuro all’interno dei tessuti4.
Amnesty International ritiene necessaria una revisione indipendente dell’ impiego di agenti chimici da parte delle forze dell’ordine. Se l’esposizione a Genova 2001 è stata massiccia ma singola, l’esposizione prolungata in Valsusa potrebbe essere più pericolosa:
-
Per gli operatori di polizia i gas CS sono strumento di lavoro e quindi il contatto continuato potrebbe avere, nel lungo periodo, effetti oggi sconosciuti5
-
Per i manifestanti della Valsusa potrebbe esserci lo stesso scenario di esposizione ripetuta. Ricorre ora un anno dal primo uso, e le esposizioni sono state decine e decine, con migliaia di lacrimogeni.
L’esposizione prolungata e a dosi massicce, in sostanza, potrebbe trasformare sia i poliziotti che i manifestanti in un gruppo di alto-esposti al gas CS, cavie involontarie, potenzialmente rendendo palesi sull’uomo gli effetti anche a lungo termine. Credo che tutto ciò sia assolutamente da evitare.
1 Il laringospasmo è una condizione patologica delle vie aeree superiori, dovuta alla contrazione spasmodica dei muscoli della laringe, che blocca di fatto la possibilità di respirazione inducendo panico e paura da soffocamento.
2ARDS (sindrome da distress respiratorio) rappresenta un danno diffuso dei capillari alveolari determinante grave insufficienza respiratoria con ipossiemia arteriosa refrattaria alla somministrazione di ossigeno. E’ una condizione molto grave, una vera emergenza clinica che se non trattata può portare a morte il paziente.
3I. Solomon ed altri, Arch. Toxicol. 77 (2003) 601-604. E. Karaman ed altri, Eur. Arch. Otorhinolaringol. 266 (2009) 301-304.
4H. Howard ed altri, “Tear Gas: Harassing Agent or Toxic Chemical Weapon?” Journal of the American Medical Association 4 agosto 1989.
5 Nell’articolo Watson, K. and Rycroft, R. (2005), Unintended cutaneous reactions to CS spray. Contact Dermatitis, 53: 9–13 si illustrano I casi di 7 poliziotti inglesi con gravi reazioni cutanee in seguito ad esposizione a CS.
Tumori testa e collo: “Senseless” e ancora troppo elevato il numero di vite perse a causa della scarsa conoscenza di questa neoplasia
“Sono spaventato, ho paura di non poter essere più capace di parlare o mangiare”. “Avrei voluto essere subito rassicurato sulla possibilità di curarmi; al momento della diagnosi mi sono sentito come un condannato a morte”.
Racconti, emozioni e paure che emergono dalle testimonianze di alcuni pazienti colpiti da tumore della testa e del collo.
Nonostante siano molto diffusi, i tumori della testa e del collo sono ancora poco conosciuti. Spesso vengono associati a stili di vita errati, come l’abuso di alcol e il fumo, ma in realtà esiste anche un nuovo fattore di rischio – l’HPV – che può provocare i tumori testa-collo nelle persone molto giovani, sia uomini che donne.
Si tratta di neoplasie che colpiscono organi importanti e che inficiano fortemente la vita relazionale di una persona; per il paziente, un intervento drastico può avere pesanti ripercussioni sia dal punto di vista fisico che emotivo (ad es: l’asportazione della lingua o della laringe può comportare la perdita della capacità di parlare e deglutire).
In Italia esiste un’Associazione che da 70 anni contribuisce a ridurre l’impatto che questi tumori hanno sulla vita dei pazienti e dei loro familiari: si tratta dell’AILAR, che ha iniziato l’attività di riabilitazione fonetica a Milano nel 1942 e che nel 2008 ha costituito la FIALPO insieme ad altre Associazioni con scopi analoghi. “Nel corso di questa lunga storia – ricorda il Dottor Maurizio Magnani, Presidente di AILAR e FIALPO – abbiamo portato una voce di speranza ai pazienti. Ancora oggi, il nostro impegno è quello di far comprendere loro che la vita va avanti e le nostre Associazioni sono pronte a rispondere alle loro esigenze con passione e forte impegno”.
Oggi sono 120 i centri presenti in tutta Italia gestiti dalle Associazioni che fanno capo alla FIALPO.
I tumori della testa e del collo possono comunque essere combattuti: con il riconoscimento tempestivo dei sintomi, che molto spesso sono sfumati e comuni ad altre patologie più frequenti e meno gravi, come la laringite e l’otite “Purtroppo, la maggior parte dei pazienti arriva alla diagnosi molto tardi. – ha proseguito il Dottor Maurizio Magnani – Per questo motivo è fondamentale aumentare l’impegno da parte di tutti per migliorare l’informazione sui fattori di rischio e sul riconoscimento precoce dei sintomi.”
Con terapie sempre più innovative che la ricerca scientifica mette a disposizione, evitando interventi più demolitivi e invalidanti. “Oltre alle innovazioni in campo radioterapico e chemioterapico – ha spiegato la Dottoressa Lisa Licitra, Responsabile Struttura Semplice Dipartimentale Oncologia Medica Tumori Testa & Collo, Istituto Nazionale dei Tumori di Milano – l’introduzione dei trattamenti biologici mirati ha cambiato l’approccio a questi tumori, aumentando significativamente la sopravvivenza dei pazienti e garantendo loro una buona qualità di vita. In un percorso complesso di questo tipo, è fondamentale che il medico ascolti e dialoghi con il proprio paziente per creare una vera e propria alleanza che consenta di condividere le decisioni terapeutiche”. “Nella comunicazione – ha aggiunto il Dottor Magnani – è importante che il medico consideri e gestisca le forti emozioni del paziente, come l’incredulità, la paura e la chiusura in se stessi. Questi aspetti non devono essere sottovalutati poiché possono compromettere la terapia.”
Con l’essenziale collaborazione tra specialisti di differenti discipline. “Questi tumori sono molto complessi e devono essere affrontati in modo globale per assicurare al paziente il miglior trattamento possibile – ha affermato il Dottor Giovanni Succo, Direttore Reparto di Otorinolaringoiatria, Ospedale San Luigi Gonzaga – Martini, Torino –. Studi recenti hanno dimostrato come la collaborazione tra specialisti aumenti la sopravvivenza dei pazienti, permettendo in molti casi di preservare le funzioni dell’organo colpito, a prescindere dal tipo di strategia terapeutica adottata”.
“La testimonianza di un ex paziente volontario può aiutare altri pazienti nel difficile momento della scelta che si troveranno ad affrontare. – ha dichiarato il Dottor Umberto Tassini, responsabile del Centro Studi FIALPO e Consigliere Nazionale AILAR –. La nostra collaborazione coi reparti ORL, già al momento della comunicazione della diagnosi, è essenziale per far comprendere le diverse prospettive di vita che ancora si aprono, nonostante la gravità della malattia”.
“Merck Serono vuole essere vicina ai pazienti affetti da tumore della testa e del collo – ha concluso il Dottor Antonio Messina, Presidente e Amministratore Delegato di Merck Serono S.p.A. – grazie al suo continuo impegno nella ricerca scientifica ed alla promozione di iniziative come questa, mirate ad informare e sensibilizzare sulla patologia”.
Ausl Cesena. Come anticipare i tumori di cavo orale, faringe e laringe.

AUSL CESENA&OTORINOLARINGOLATRIA. Una strumentazione ‘spaziale’ per l’Otorinolaringoiatria del Bufalini. Donata dalla Fondazione Cassa di Risparmio di Cesena una nuova strumentazione che sfrutta la tecnologia NBI – tipica dell’astronomia – per la diagnosi precoce dei tumori al cavo orale. E con il sostegno di Arrt in servizio in Otorinolaringoiatria una nuova figura specialista in oncologia
Si è conclusa all’ospedale Bufalini di Cesena la prima edizione delle ‘Giornate per la prevenzione dei tumori della laringe e della faringe‘, organizzate il 19 e 20 dicembre dall’unità operativa Otorinolaringoiatria dell’Azienda Usl di Cesena per sensibilizzare la popolazione su come difendersi da un carcinoma che in Italia registra 5.500 nuovi casi l’anno. Da qualche tempo, infatti, grazie a una nuova strumentazione, donata dalla Fondazione Cassa di Risparmio di Cesena, l’equipe diretta dal dottor Massimo Magnani è in grado di individuare i tumori e le lesioni sospette del collo e della testa anche in fase precoce.
LA NUOVA APPARECCHIATURA. La nuovissima apparecchiatura endoscopica per la diagnosi precoce dei tumori del cavo orale, della faringe e della laringe è composta da una telecamera ad alta definizione (HDTV) e un fibroendoscopio digitale collegati a una fonte luminosa che, mediante una sofisticata tecnologia, denominata NBI (Narrow Band Imaging) e proveniente da altri campi scientifici (in particolare dall’astronomia), emette una luce di colore blu in grado di mettere in risalto i capillari del tessuto esaminato. In questo modo si può riuscire a individuare la crescita di tessuto tumorale provvisto di vascolarizzazione atipica e caratteristica e, attraverso lo studio della mucosa e della trama vascolare, effettuare una più accurata diagnosi delle lesioni superficiali. L’acquisto della strumentazione è stata possibile grazie ad una donazione della Fondazione Cassa di Risparmio di Cesena pari a 74mila euro di cui 20mila euro destinate all’istituzione di una borsa di studio per uno specialista di Otorinolaringoiatria con specifica formazione in ambito oncologico per tre anni e mezzo, alla quale ha partecipato anche l’Associazione Romagnola Ricerca Tumori (Arrt). L’endoscopia faringolaringea con NBI viene effettuata nell’ambulatorio oncologico di Otorinolaringoiatria dell’Ospedale Bufalini di Cesena operativo tutti i venerdì mattina.
Alla consegna erano presenti, tra gli altri, il sindaco di Cesena Paolo Lucchi, il direttore generale dell’Ausl Maria Basenghi, il presidente della Commissione Sanità della Fondazione Cassa di Risparmio di Cesena Arturo Alberti, il presidente dell’ARRT Leonardo Belli, il direttore U.O. Direzione medica di presidio Virna Valmori e il direttore dell’U.O. Otorinolaringoiatria del Bufalini Massimo Magnani.